ο Βλεννομυκητίαση κάλεσε Κυομυκητίαση καθορισμένο. Είναι η τρίτη πιο συχνή μυκητιασική λοίμωξη μετά από καντιντίαση και ασπεργίλλωση. Η ασθένεια εμφανίζεται κυρίως σε άτομα με ανοσοανεπάρκεια.
Τι είναι η βλεννομυκητίαση;

© PATTARAWIT - stock.adobe.com
ο Βλεννομυκητίαση είναι μυκητιασική λοίμωξη με φλεγμονώδη πορεία. Προκαλείται από μύκητες από την οικογένεια ζυγομυκήτων. Συνήθως οι ζυγομύκητες ανήκουν στα σαπροφυτά.
Τα σαπόφυτα τρέφονται μόνο με νεκρή οργανική ύλη. Σε περίπτωση ανοσοανεπάρκειας, τα πραγματικά ακίνδυνα σαπροφυτά μπορούν να γίνουν παράσιτα και να προκαλέσουν σοβαρή βλάβη στο σώμα. Φοβείται ιδιαίτερα τη ρινοεγκεφαλική μορφή της νόσου. Οι μύκητες φτάνουν στον εγκέφαλο μέσω των παραρρινικών κόλπων και προκαλούν εξαιρετικά σοβαρές βλάβες εκεί.
αιτίες
Οι αιτιολογικοί παράγοντες της βλεννομυκητίασης είναι νηματοειδείς μύκητες που αναπτύσσονται νηματοειδή. Δεδομένου ότι είναι συνήθως αβλαβείς, αλλά μπορούν να προκαλέσουν σοβαρή βλάβη υπό ορισμένες συνθήκες, ανήκουν στους προγνωστικούς παθογόνους μύκητες. Τα πιο κοινά παθογόνα που προκαλούν βλεννομυκητίαση είναι μύκητες των γενών Mucor, Rhizomucor, Rhizopus, Lichtheimia και Cunninghamella. Τα μανιτάρια διανέμονται παγκοσμίως (πανταχού παρούσα) και βρίσκονται κυρίως στο έδαφος.
Συνήθως οι άνθρωποι είναι ανοσοί σε αυτούς τους μύκητες. Εάν το ανοσοποιητικό σύστημα εξασθενεί, ωστόσο, μπορεί να εξαπλωθεί στην αναπνευστική οδό, στο γαστρεντερικό σωλήνα ή στο δέρμα. Τα παθογόνα διεισδύουν πολύ γρήγορα στον ιστό και στα αιμοφόρα αγγεία. Ιδιαίτερα προδιάθεση είναι ασθενείς με διαβητική κετοξέωση, ασθενείς μετά από μεταμόσχευση βλαστικών κυττάρων ή μεταμόσχευση οργάνων, καθώς και ασθενείς που λαμβάνουν θεραπεία με κορτικοστεροειδή ή άτομα που έχουν σοβαρά εγκαύματα. Ασθενείς με ελαττώματα Τ-κυττάρων ή προχωρημένη λοίμωξη HIV είναι επίσης ιδιαίτερα ευαίσθητοι στη βλεννομυκητίαση.
Συμπτώματα, ασθένειες και σημεία
Υπάρχουν πέντε διαφορετικές μορφές βλεννομυκητίασης. Όλα απειλούν τη ζωή:
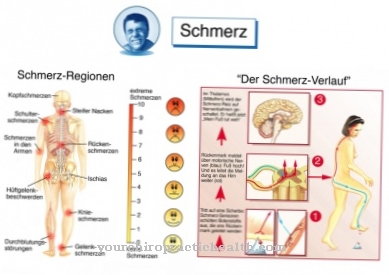
- Η πιο κοινή μορφή είναι ρινοκορβιοεγκεφαλική βλεννομυκητίαση. Βρίσκεται κυρίως σε παιδιά με σακχαρώδη διαβήτη ή σε ασθενείς με λευχαιμία. Χαρακτηριστικά συμπτώματα αυτής της μορφής είναι ερυθρότητα, πόνος και πρήξιμο στο πρόσωπο και την πρίζα των ματιών. Η λοίμωξη ξεκινά στους παραρρινικούς κόλπους και προκαλεί ιγμορίτιδα εκεί. Οι ρινικές εκκρίσεις είναι αιματηρές. Επιπλέον, εμφανίζονται βλάβες του μαύρου ιστού της ρινικής βλεννογόνου μεμβράνης.
Οι προεκτάσεις των μυκήτων που μοιάζουν με νήματα διαπερνούν το δέρμα και αναπτύσσονται στον ιστό και τα οστά, έτσι ώστε να μπορούν να επηρεαστούν επίσης οι μαλακοί ιστοί του προσώπου, η οφθαλμική υποδοχή, οι μενίγγες και ο μετωπικός λοβός. Η βλάβη στις αρτηρίες και τις φλέβες οδηγεί επίσης σε αυξημένες θρομβώσεις και έμφραγμα. Οι αλλαγές στη συνείδηση, την κεντρική παράλυση και τις διαταραχές της όρασης υποδεικνύουν εμπλοκή του κεντρικού νευρικού συστήματος.
- Στο πνευμονική βλεννομυκητίαση ειδικά οι πνεύμονες προσβάλλονται από τους μύκητες. Και εδώ, υπάρχουν θρομβώσεις και καρδιακές προσβολές. Συχνά συνοδεύονται από πυρετό, δύσπνοια και πόνο στο στήθος. Οι καρκινοπαθείς με οξεία λευχαιμία επηρεάζονται ιδιαίτερα. Η λοίμωξη μπορεί να προκύψει από ρινόρβιτο εγκεφαλική βλεννομυκητίαση. Κατά κανόνα, ωστόσο, αναπτύσσεται απευθείας στους πνεύμονες μετά την εισπνοή των μυκητιακών σπορίων.
- Σε παιδιά με οξεία λευχαιμία, αυτή είναι η πιο συχνή διάχυτη βλεννομυκητίαση. Ξεκινά στους πνεύμονες και μετά εξαπλώνεται μέσω της κυκλοφορίας του αίματος στα άλλα όργανα και στο κεντρικό νευρικό σύστημα. Η διάχυτη βλεννομυκητίαση είναι σχεδόν πάντα θανατηφόρα.
- Αυτό γίνεται πιο σπάνιο πρωτογενής γαστρεντερική βλεννομυκητίαση διαγνώστηκε. Χαρακτηρίζεται από έλκη στο γαστρεντερικό σωλήνα και εμφανίζεται κυρίως σε ανώριμα νεογνά. Τα έλκη διατρέχουν κίνδυνο διάτρησης. Εάν το παθογόνο διεισδύσει στα αιμοφόρα αγγεία, μπορεί επίσης να εμφανιστούν έμφραγμα.
- ο Βλεννομυκητίαση του δέρματος εμφανίζεται σε ασθενείς με σοβαρά εγκαύματα ή σε ασθενείς με λευχαιμία. Οι μαύρες νεκρώσεις του δέρματος είναι τυπικές για αυτήν τη μορφή.
Διάγνωση & πορεία της νόσου
Τα κλινικά και ακτινογραφικά ευρήματα είναι παρόμοια με αυτά άλλων μυκητιασικών λοιμώξεων. Η διάγνωση μπορεί επομένως να γίνει μόνο με τη βοήθεια πολιτιστικών, μικροσκοπικών ή ιστοπαθολογικών ενδείξεων του παθογόνου. Το διαγνωστικό υλικό μπορεί να ληφθεί μέσω βιοψιών ή χειρουργικής επέμβασης.
Πιθανές μέθοδοι λήψης υλικού είναι βιοψίες δέρματος ή μαλακού ιστού, ενδοσκοπίες μύτης και παραρρινικών κόλπων, βρογχοσκόπηση με πλύση ή βιοψίες καθοδηγούμενες από CT. Στην περίπτωση της ρινικής εγκεφαλικής βλεννομυκητίασης, η διαγνωστική απεικόνιση αποκαλύπτει επίσης μια πάχυνση της βλεννογόνου μεμβράνης στην περιοχή των παραρρινικών κόλπων. Η πνευμονική βλεννομυκητίαση εμφανίζει μη ειδικές και εκτεταμένες αλλοιώσεις των πνευμόνων σε ακτίνες Χ. Μπορεί να είναι ορατά διάστικτες διηθήσεις, τήγματα ή υπεζωκότα.
Εάν επηρεαστεί η οφθαλμική υποδοχή, εμφανίζεται μια παθολογική μάζα. Εκτός από την ανίχνευση παθογόνων, απαιτείται πάντα λεπτομερής απεικόνιση μέσω υπολογιστή και τομογραφίας μαγνητικού συντονισμού. Αυτός είναι ο μόνος τρόπος για να συλλάβετε όλη την έκταση της λοίμωξης.
Επιπλοκές
Η βλεννομυκητίαση μπορεί να προκαλέσει διάφορα συμπτώματα στον ασθενή. Κατά κανόνα, αυτή η ασθένεια πρέπει να αντιμετωπιστεί από γιατρό σε κάθε περίπτωση, καθώς μπορεί να είναι απειλητική για τη ζωή και στη χειρότερη περίπτωση οδηγεί στο θάνατο του ασθενούς. Εκείνοι που έχουν πληγεί υποφέρουν κυρίως από σοβαρό πρήξιμο στο πρόσωπο και επίσης στην οφθαλμική πρίζα.
Εμφανίζονται αιμορραγίες και αλλαγές στη συνείδηση. Η συνηθισμένη σκέψη και η δράση είναι τώρα πιο δύσκολη για όσους επηρεάζονται και οι περισσότεροι ασθενείς πάσχουν από σοβαρές οπτικές διαταραχές. Χωρίς θεραπεία, ο ασθενής αναπτύσσει πυρετό και δύσπνοια, γεγονός που μπορεί να οδηγήσει σε απώλεια συνείδησης. Μπορεί επίσης να εμφανιστεί πόνος στο στήθος.
Έλκη σχηματίζονται στο έντερο ή στο στομάχι, το οποίο μπορεί επίσης να οδηγήσει σε θάνατο. Η ποιότητα ζωής μειώνεται σημαντικά λόγω της βλεννομυκητίασης και η καθημερινή ζωή καθίσταται πολύ πιο δύσκολη για τον ασθενή. Η βλεννομυκητίαση αντιμετωπίζεται με τη βοήθεια φαρμάκων ή χημειοθεραπείας. Δεν μπορεί να προβλεφθεί εάν αυτό θα οδηγήσει σε θετική πορεία της νόσου. Σε πολλές περιπτώσεις, το προσδόκιμο ζωής μειώνεται σημαντικά από τη βλεννομυκητίαση.
Πότε πρέπει να πάτε στο γιατρό;
Η βλεννομυκητίαση πρέπει να αποσαφηνιστεί από γιατρό σε πρώιμο στάδιο. Το αργότερο όταν παρατηρηθούν τυπικά συμπτώματα, όπως αλλαγές στο δέρμα στον ουρανίσκο και λοιμώξεις στη μύτη και το λαιμό, πρέπει να συμβουλευτείτε γιατρό. Διαφορετικά, η νέκρωση μπορεί να επεκταθεί περαιτέρω. Σημεία όπως επιληπτικές κρίσεις, αφασία ή ημιπληγία υποδηλώνουν μια προχωρημένη ασθένεια που πρέπει να διευκρινιστεί αμέσως. Άτομα με χρόνιες μολυσματικές ασθένειες, επαναλαμβανόμενες λοιμώξεις ή γενικά εξασθενημένο ανοσοποιητικό σύστημα είναι ιδιαίτερα ευαίσθητα στην ανάπτυξη βλεννομυκητίασης και θα πρέπει να επισκεφθούν έναν γιατρό το συντομότερο δυνατό εάν η κατάσταση της υγείας τους επιδεινωθεί σημαντικά.
Το ίδιο ισχύει και για ηλικιωμένους και άρρωστους, εγκύους και παιδιά. Εκτός από τον οικογενειακό γιατρό, διατίθενται γιατροί ΩΡΛ και ειδικοί σε μολυσματικές ασθένειες. Τα παιδιά πρέπει πάντα να παρουσιάζονται πρώτα στον παιδίατρο που είναι υπεύθυνος. Εάν τα προβλήματα υγείας επαναληφθούν μετά τη θεραπεία, ο υπεύθυνος γιατρός πρέπει να ενημερωθεί λόγω του κινδύνου υποτροπής. Η συνεχής ιατρική παρακολούθηση ενδείκνυται ακόμη και κατά τη θεραπεία της βλεννομυκητίασης.
Θεραπεία & Θεραπεία
Η θεραπεία με βλεννομυκητίαση είναι πολυτροπική. Ο ακρογωνιαίος λίθος είναι πάντα αντιμυκητιακή χημειοθεραπεία. Επιπλέον, γίνονται προσπάθειες για την εξάλειψη του υποκείμενου ανοσολογικού ή μεταβολικού ελαττώματος. Αυτό σχηματίζει το έδαφος αναπαραγωγής για τα μανιτάρια. Εάν η υποκείμενη ασθένεια δεν εξαλειφθεί, οι μύκητες θα εξαπλωθούν ξανά μετά τη χημειοθεραπεία. Η θεραπεία συμπληρώνεται με αντιμυκητιασικά φάρμακα όπως η αμφοτερικίνη Β.
Η διάρκεια της θεραπείας εξαρτάται από την έκταση της βλεννομυκητίασης. Ανάλογα με την ηλικία, το παθογόνο και την υποκείμενη ασθένεια, η θνησιμότητα κυμαίνεται μεταξύ 50 και 70 τοις εκατό. Οι ασθενείς έχουν πιθανότητα επιβίωσης μόνο εάν υπάρχει συνεπής θεραπεία. Η πρόγνωση επιδεινώνεται από τη διάδοση λοιμώξεων, τον καρκίνο ως την υποκείμενη ασθένεια και ασθένειες που σχετίζονται με την ανεπάρκεια κοκκιοκυττάρων. Εάν επιτευχθεί το κεντρικό νευρικό σύστημα, η ασθένεια είναι σχεδόν πάντα θανατηφόρα.
Προοπτικές και προβλέψεις
Βασικά, μπορεί να υποτεθεί ένα δυσμενές αποτέλεσμα σε μια βλεννομυκητίαση. Σύμφωνα με στατιστικές έρευνες, το 50 έως 70 τοις εκατό των ασθενών πεθαίνουν. Ο κίνδυνος πρόωρου θανάτου κατανέμεται διαφορετικά. Αυξάνεται με άλλες υποκείμενες ασθένειες και τα γηρατειά. Εάν τα συμπτώματα έχουν εξαπλωθεί στο κεντρικό νευρικό σύστημα, ο θάνατος είναι συνήθως αναπόφευκτος. Γενικά, τα άτομα με εξασθενημένο ανοσοποιητικό σύστημα και μεταβολική νόσο θεωρούνται σχετικά ευαίσθητα στη βλεννομυκητίαση. Με αυτά, η ασθένεια είναι συγκριτικά σοβαρή και συνήθως οδηγεί σε απειλητικές για τη ζωή επιπλοκές.
Οι διαθέσιμες μέχρι σήμερα θεραπευτικές προσεγγίσεις είναι ως επί το πλείστον ανεπαρκείς. Αυτό ακριβώς το γεγονός προκαλεί το υψηλό ποσοστό θνησιμότητας. Σε κάθε περίπτωση, μόνο η συνεπής θεραπεία μπορεί να συμβάλει στην ανάκαμψη. Η έναρξη της θεραπείας σε πρώιμο στάδιο υπόσχεται καλύτερες προοπτικές. Στην πράξη, αποδεικνύεται συχνά προβληματικό ότι δεν είναι δυνατή η ακριβής διάγνωση. Σε πολλές περιπτώσεις, η θεραπεία ξεκινά με απλή υποψία. Μόνο τότε ο θάνατος επιτρέπει τον προσδιορισμό της νόσου. Στο πρόσφατο παρελθόν, η επιστήμη έχει αναπτύξει μοριακές βιολογικές μεθόδους για τη διάγνωση. Μπορούν να αναμένονται βελτιώσεις από αυτό.
πρόληψη
Μέχρι στιγμής δεν υπάρχει αποτελεσματική και ειδική προφύλαξη για βλεννομυκητίαση. Οι βλεννομυκητίαση σε παιδιά ή εφήβους με σακχαρώδη διαβήτη μπορούν να αποφευχθούν με τον βέλτιστο έλεγχο του σακχάρου στο αίμα. Ένα μόνιμα υψηλό επίπεδο σακχάρου στο αίμα επηρεάζει το ανοσοποιητικό σύστημα και έτσι προωθεί μυκητιασικές λοιμώξεις.
Μετέπειτα φροντίδα
Στις περισσότερες περιπτώσεις βλεννομυκητίασης, το άτομο που πάσχει έχει πολύ λίγα μέτρα και επιλογές για άμεση παρακολούθηση. Για το λόγο αυτό, το άτομο που επηρεάζεται πρέπει να συμβουλευτεί έναν γιατρό το συντομότερο δυνατό, προκειμένου να αποφευχθεί η επανεμφάνιση συμπτωμάτων και επιπλοκών. Στην περίπτωση της βλεννομυκητίασης, συνήθως δεν υπάρχει ανεξάρτητη θεραπεία.
Οι περισσότεροι από αυτούς που επηρεάζονται εξαρτώνται από τη βοήθεια και τη φροντίδα των οικογενειών τους. Σε πολλές περιπτώσεις, αυτό μπορεί επίσης να αποτρέψει την κατάθλιψη και άλλα ψυχολογικά παράπονα ή διαθέσεις. Επιπλέον, δεν είναι σπάνια απαραίτητο να λαμβάνετε διάφορα φάρμακα για να περιορίσετε εντελώς τα συμπτώματα αυτής της ασθένειας.
Όσοι έχουν προσβληθεί θα πρέπει πάντα να διασφαλίζουν ότι λαμβάνονται τακτικά και ότι η δοσολογία είναι σωστή για να ανακουφίσει τα συμπτώματα μόνιμα και, πάνω από όλα, σωστά. Κατά κανόνα, οι πληγέντες θα πρέπει επίσης να προστατεύονται ιδιαίτερα από μολύνσεις. Πρέπει επίσης να πραγματοποιούνται εμβολιασμοί, ώστε να μην μπορούν να εμφανιστούν διάφορες ασθένειες.
Σε ορισμένες περιπτώσεις, η βλεννομυκητίαση μειώνει επίσης το προσδόκιμο ζωής του ασθενούς. Ωστόσο, η περαιτέρω πορεία εξαρτάται σε μεγάλο βαθμό από τη στιγμή της διάγνωσης, έτσι ώστε μια γενική πρόβλεψη συνήθως δεν μπορεί να γίνει.
Μπορείτε να το κάνετε μόνοι σας
Η βλεννομυκητίαση πρέπει πάντα να εξετάζεται και να αντιμετωπίζεται από γιατρό. Η ιατρική θεραπεία μπορεί να υποστηριχθεί από μια αλλαγή στον τρόπο ζωής και από διάφορα μέτρα αυτοβοήθειας.
Το άτομο που πάσχει πρέπει να το κάνει εύκολο κατά τη διάρκεια της ακτινοβολίας ή της χημειοθεραπείας. Μια ειδική διατροφή μειώνει τα τυπικά γαστρεντερικά παράπονα και βοηθά στη μείωση των μεταστάσεων. Ταυτόχρονα, τυχόν αλλεργίες πρέπει να αποσαφηνιστούν και να ληφθούν φάρμακα, να ελεγχθούν και να προσαρμοστούν εάν είναι απαραίτητο. Οι ασθενείς που λαμβάνουν τακτικά χάπια κεφαλαλγίας ή άλλα φάρμακα πρέπει να ενημερώνουν το γιατρό τους. Ένα βέλτιστα προσαρμοσμένο φάρμακο μειώνει τον κίνδυνο επιπλοκών και μπορεί επίσης να προωθήσει την ανάρρωση. Εάν η βλεννομυκητίαση έχει ήδη προκαλέσει θρομβώσεις, διαταραχές της όρασης, παράλυση ή άλλα προβλήματα, αυτές πρέπει να αντιμετωπίζονται ξεχωριστά. Ο γιατρός θα παραπέμψει τον ασθενή σε ειδικό για το σκοπό αυτό.
Το πιο σημαντικό μέτρο αυτοβοήθειας είναι η τήρηση καταγγελιών και συμπτωμάτων, διότι αυτό επιτρέπει τον καθορισμό του σταδίου της βλεννομυκητίασης και την επιλογή της βέλτιστης θεραπείας. Επιπλέον, σοβαρές επιπλοκές μπορούν να εντοπιστούν και να αντιμετωπιστούν σε πρώιμο στάδιο προτού τεθεί σε κατάσταση απειλητική για τη ζωή. Δεδομένου ότι η μυκητιασική λοίμωξη είναι παρατεταμένη ασθένεια, ενδείκνυται στενή ιατρική παρακολούθηση ακόμη και μετά την αρχική θεραπεία.




.jpg)