ΕΝΑ νεκρωτική fasciitis είναι μια βακτηριακή λοίμωξη του δέρματος, του υποδόριου ιστού και των μυών. Τα πιο κοινά παθογόνα είναι οι στρεπτόκοκκοι της ομάδας Α, οι σταφυλόκοκκοι ή η κλοστρίδια. Ο προσβεβλημένος ιστός πρέπει να αφαιρεθεί εντελώς ώστε να μην τεθεί σε κίνδυνο η ζωή του ασθενούς.
Τι είναι η νεκρωτική fasciitis;

© designua - stock.adobe.com
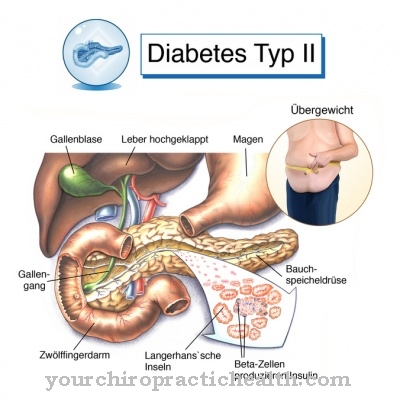
Η ψωρίαση είναι μια νεκρωτική νόσος της περιτονίας. Είναι μια φλεγμονή στον περιτονικό ιστό που προκαλεί την καταστροφή των κυττάρων. Η φλεγμονώδης ασθένεια ονομάζεται επίσης νεκρωτική fasciitis καθορισμένο. Η επίπτωση αναφέρεται ως μία περίπτωση ανά 100.000 κατοίκους. Η φλεγμονή είναι βακτηριακή και δείχνει ταχεία πρόοδο.
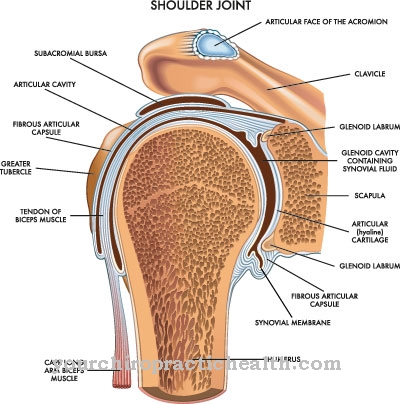
Επηρεάζονται το δέρμα και ο υποδόριος ιστός με εμπλοκή της περιτονίας. Για το λόγο αυτό, η ασθένεια ταξινομείται ως βακτηριακή λοίμωξη μαλακού ιστού. Οι πιο σημαντικοί παράγοντες κινδύνου περιλαμβάνουν διαταραχές του κυκλοφορικού καθώς μπορούν να εμφανιστούν στο πλαίσιο μεταβολικών ασθενειών υψηλότερου επιπέδου. Ανάλογα με το είδος του βακτηριακού παθογόνου, διακρίνονται δύο υποομάδες νακρωτικής φασκίτιδας.
Αυτές οι υποομάδες αναφέρονται ως τύπος Ι και τύπος II της νόσου και μπορούν να παρουσιάσουν διαφορετικά μαθήματα. Οι λοιμώξεις είναι γενικά πιο σοβαρές σε ασθενείς με ανοσοανεπάρκεια. Εάν τα εμπλεκόμενα βακτήρια φτάσουν στην κυκλοφορία του αίματος αυτών των ασθενών, ο κίνδυνος σήψης ή σηπτικού σοκ είναι υψηλός. Κατά συνέπεια, η νεκρωτική fasciitis μπορεί να εξελιχθεί σε απειλητική για τη ζωή κατάσταση για ασθενείς με ανοσοανεπάρκεια.
αιτίες
Τα άτομα με διαταραχές του κυκλοφορικού στα περιφερειακά αγγεία επηρεάζονται συχνότερα από νεκρωτική φασκίτιδα. Οι διαταραχές της λεμφικής παροχέτευσης και της ανοσοανεπάρκειας προάγουν επίσης την ανάπτυξη της νόσου. Οι μεταβολικές διαταραχές, ιδιαίτερα οι διαβητικοί, διατρέχουν ιδιαίτερο κίνδυνο. Η λοίμωξη προκαλείται συνήθως από βλάβες ή αποστήματα στο δέρμα που επιτρέπουν στα βακτήρια να εισέλθουν στον υποδόριο ιστό.
Ενδομυϊκές ενέσεις όπως θεραπευτικές ενέσεις για διαβήτη ή θεραπευτικές χειρουργικές επεμβάσεις μπορούν επίσης να ανοίξουν τις πύλες στον υποδόριο ιστό για βακτήρια. Οι στρεπτόκοκκοι της ομάδας Α θεωρούνται ότι είναι το πιο σημαντικό παθογόνο που προκαλεί νεκρωτική φασκίτιδα. Οι σταφυλόκοκκοι ή η κλοστρίδια μπορούν επίσης να προκαλέσουν θεωρητικά τη μόλυνση, αλλά σπάνια εμπλέκονται στην κλινική πρακτική.
Μερικές φορές η λοίμωξη είναι επίσης μια μικτή λοίμωξη:
- Για παράδειγμα, η νεκρωτική fasciitis τύπου 1, αντιστοιχεί σε μια μεικτή λοίμωξη αερόβιας-αναερόβιας και εμφανίζεται κυρίως μετά από χειρουργικές επεμβάσεις. * Η νεκρωτική fasciitis τύπου 2 προκαλείται από στρεπτόκοκκους της ομάδας Α, καθιστώντας την την πιο κοινή μορφή μόλυνσης.
- Μια ειδική μορφή της νεκρωτικής περιτονίας είναι η γάγγραινα του Fournier στη βουβωνική χώρα και στην περιοχή των γεννητικών οργάνων, η οποία επηρεάζει ιδιαίτερα τους άνδρες.Τα νεογνά με ομφαλίτιδα είναι πιο ευαίσθητα στη νεκρωτική φασκίτιδα της ομφαλικής περιοχής.
Συμπτώματα, ασθένειες και σημεία
Οι ασθενείς με νεκρωτική περιτονία υποφέρουν από μη ειδικά συμπτώματα στην αρχή της λοίμωξης. Τα αρχικά συμπτώματα περιλαμβάνουν κυρίως τοπικό πόνο και λίγο πολύ υψηλό πυρετό. Αυτά τα παράπονα σχετίζονται αρχικά με ρίγη, κόπωση και παρόμοια σημάδια λοίμωξης.
Μέσα στην πρώτη εβδομάδα, οι περιοχές διογκώνονται αργά λόγω φλεγμονωδών διεργασιών. Συνήθως το δέρμα πάνω από τη μολυσματική εστίαση έχει μπλε-κόκκινο χρώμα και γίνεται μπλε-γκρι καθώς προχωρά. Λόγω των φλεγμονωδών διεργασιών στον υποδόριο ιστό, η άνω υπερθερμαίνεται και συχνά ρίχνει συρρέουσες φυσαλίδες. Οι φυσαλίδες περιέχουν ανοιχτό έως σκούρο κόκκινο υγρό με ιξώδη σύσταση.
Σε προχωρημένο στάδιο, ο προσβεβλημένος ιστός γίνεται νεκρωτικός. Οι νεκρώσεις μπορεί να είναι περισσότερο ή λιγότερο εκτεταμένες και συνήθως όχι μόνο επηρεάζουν τον μαλακό ιστό, αλλά και τα νεύρα και τους μυς. Από εδώ και πέρα, ο πόνος συνήθως δεν υπάρχει πλέον, καθώς τα ευαίσθητα νεύρα στην περιοχή πεθαίνουν κομμάτι-κομμάτι.
Στις περισσότερες περιπτώσεις, ο πυρετός του ασθενούς αυξάνεται κατά τη διάρκεια αυτών των διαδικασιών. Όταν τα εμπλεκόμενα παθογόνα φτάνουν στην κυκλοφορία του αίματος, εμφανίζεται μια προσωρινή βακτηριαιμία σε ανοσολογικά υγιείς ασθενείς, η οποία εξισορροπείται από το ανοσοποιητικό σύστημα. Σε ανοσοκατεσταλμένους ασθενείς, η βακτηριαιμία μπορεί να παραμείνει και να οδηγήσει σε σήψη.
Διάγνωση & πορεία της νόσου
Οι εγκλείσεις αέρα στη μυϊκή περιτονία μπορούν να τεκμηριωθούν χρησιμοποιώντας CT κατά τη διάγνωση της νεκρωτικής περιτονίτιδας. Εάν υπάρχει υποψία, πραγματοποιείται μικροβιολογική διάγνωση στην οποία τρυπάται οι φουσκάλες ή εκτελούνται βιοψίες. Ένα παρασκεύασμα γραμμαρίου παρέχει κρίσιμες διαγνωστικές πληροφορίες. Η μικροβιακή καλλιέργεια είναι ένα από τα τυπικά διαγνωστικά.
Η έγκαιρη διάγνωση έχει θετική επίδραση στην πρόγνωση. Λόγω της ταχείας εξέλιξης, η θνησιμότητα με καθυστερημένη διάγνωση είναι υψηλή, ειδικά για τον τύπο II, στο 20 έως 50 τοις εκατό. Η πρόγνωση είναι δυσμενής, ειδικά εάν εμπλέκεται η περιοχή του κορμού.
Επιπλοκές
Σε αυτήν την ασθένεια, οι άνθρωποι υποφέρουν από βακτηριακή λοίμωξη. Στις περισσότερες περιπτώσεις, ωστόσο, ολόκληρος ο μολυσμένος ιστός αφαιρείται χειρουργικά, έτσι ώστε οι επιπλοκές να μπορούν συνήθως να αποφεύγονται. Οι ασθενείς με αυτή την ασθένεια υποφέρουν από υψηλό πυρετό και επίσης από κούραση και κόπωση.
Μπορεί επίσης να εμφανιστεί πόνος στα άκρα και πονοκεφάλους και να μειώσει σημαντικά την ποιότητα ζωής του ασθενούς. Υπάρχει επίσης πρήξιμο στο δέρμα και το ίδιο το δέρμα συνήθως γίνεται καφέ. Επιπλέον, σχηματίζονται φουσκάλες στο δέρμα. Εάν η ασθένεια δεν αντιμετωπιστεί, τα νεύρα πεθαίνουν και εμφανίζονται παράλυση ή άλλες διαταραχές ευαισθησίας. Αυτή η νευρική βλάβη είναι συνήθως μη αναστρέψιμη και δεν μπορεί να αποκατασταθεί.
Σε σοβαρές περιπτώσεις, η ασθένεια μπορεί επίσης να οδηγήσει σε δηλητηρίαση από το αίμα και συνεπώς στο θάνατο του ενδιαφερόμενου. Συνήθως η ασθένεια αντιμετωπίζεται χωρίς επιπλοκές. Με τη βοήθεια αντιβιοτικών, τα περισσότερα παράπονα μπορούν να περιοριστούν σχετικά καλά. Με μια έγκαιρη διάγνωση, υπάρχει μια εντελώς θετική πορεία της νόσου και όχι μείωση του προσδόκιμου ζωής του ασθενούς.
Πότε πρέπει να πάτε στο γιατρό;
Συμπτώματα όπως ρίγη, πυρετός και κόπωση απαιτούν πάντα μια εξέταση γιατρού. Εάν προστεθούν αλλαγές στο δέρμα σε αυτά τα παράπονα, η υποκείμενη αιτία μπορεί να είναι η νεκρωτική φασκίτιδα, η οποία πρέπει να διαγνωστεί και να αντιμετωπιστεί αμέσως. Οι ομάδες κινδύνου περιλαμβάνουν άτομα που πάσχουν από κυκλοφορικές διαταραχές, ανοσοανεπάρκεια ή διαταραχές λεμφικής παροχέτευσης. Οι διαβητικοί και οι ασθενείς με αποστήματα, τραυματισμοί στο δέρμα ή βακτηριακές λοιμώξεις διατρέχουν επίσης κίνδυνο και θα πρέπει να εξαλειφθούν γρήγορα τα περιγραφόμενα συμπτώματα.
Εάν τα συμπτώματα προκύψουν σε σχέση με θεραπευτικές ενέσεις, πρέπει να ενημερωθεί ο υπεύθυνος γιατρός. Πρέπει να συμβουλευτείτε γιατρό το αργότερο όταν εμφανιστεί νέκρωση και ο σχετικός πόνος στα άκρα ή σημάδια δηλητηρίασης από το αίμα. Εκείνοι που επηρεάζονται μπορούν να δουν τον οικογενειακό τους γιατρό ή έναν δερματολόγο. Ανάλογα με τον τύπο και τη σοβαρότητα της νεκρωτικής περιτονίας, στη συνέχεια θα συμμετέχουν και άλλοι ειδικοί στη θεραπεία. Μια προχωρημένη ασθένεια πρέπει να αντιμετωπίζεται ως εσωτερικός ασθενής, με την αφαίρεση της νέκρωσης να γίνεται χειρουργικά. Λόγω του υψηλού κινδύνου μόλυνσης, τυχόν χειρουργικές πληγές πρέπει επίσης να παρακολουθούνται και να αντιμετωπίζονται από ειδικό.
Θεραπεία & Θεραπεία
Η νεκρωτική fasciitis αντιμετωπίζεται χειρουργικά. Όλοι οι προσβεβλημένοι μαλακοί ιστοί πρέπει να αφαιρεθούν ριζικά το συντομότερο δυνατό. Εάν αφαιρεθεί πολύ λίγος ιστός, η περιτονίτιδα εξαπλώνεται με υψηλή ταχύτητα και οδηγεί σε υψηλή απώλεια ιστού ή ακόμη και θάνατο. Τα παθογόνα της λοίμωξης είναι εξαιρετικά επιθετικά παθογόνα, έτσι ώστε να μην αφήνονται μικρόβια στον ιστό κατά τη διάρκεια της επέμβασης.
Η χειρουργική επέμβαση συνδυάζεται συνήθως με φαρμακευτική θεραπεία. Αυτή η θεραπεία αποτελείται από τρεις φορές ημερησίως χορήγηση κλινδαμυκίνης, η οποία χορηγείται συχνά σε συνδυασμό με πενικιλίνη. Πολλά από τα παθογόνα είναι ανθεκτικά στα αντιβιοτικά. Επομένως, μια καθαρά αντιβιοτική θεραπεία συνήθως δεν είναι αποτελεσματική. Εάν όλα τα χειρουργικά και ιατρικά μέτρα έχουν εξαντληθεί και δεν έχει επιτευχθεί βελτίωση, τα προσβεβλημένα άκρα πρέπει να ακρωτηριαστούν για να σώσουν τη ζωή του ασθενούς.
Μπορείτε να βρείτε το φάρμακό σας εδώ
➔ Φάρμακα κατά της ερυθρότητας και του εκζέματοςΠροοπτικές και προβλέψεις
Η άμεση χειρουργική θεραπεία βελτιώνει σημαντικά την πρόγνωση του ασθενούς. Παράγοντες όπως η γήρανση αυτών που επηρεάζονται, το γυναικείο φύλο και οι συνακόλουθες ασθένειες όπως ο σακχαρώδης διαβήτης επηρεάζουν επίσης την πρόγνωση. Έχει επίσης αποδειχθεί ότι η νεκρωτική περιτονία του κορμού του σώματος σχετίζεται με μια πολύ χειρότερη προοπτική για τους πάσχοντες. Παρομοίως, μπορεί να αναφερθεί ένα σημαντικά αυξημένο ποσοστό ακρωτηριασμού και θνησιμότητας για τη νεκρωτική φασκίτιδα, ειδικά μετά τη θεραπεία με ένεση. Επομένως, η γνώση όλων αυτών των διαφορετικών προγνωστικών παραγόντων θα πρέπει να είναι η βάση για τη γρήγορη απόφαση του γιατρού κατά τη στιγμή της εισαγωγής στο νοσοκομείο.
Μετά από χειρουργική θεραπεία, η εντατική ιατρική περίπλοκη θεραπεία και η χορήγηση αντιβιοτικών είναι το κύριο επίκεντρο για όσους πάσχουν. Η χειρουργική επέμβαση μπορεί να προκαλέσει στους ασθενείς να χρειάζονται μεγάλες ποσότητες ενδοφλέβιων υγρών. Συνιστάται επίσης θεραπεία σε θάλαμο οξυγόνου υψηλής πίεσης. Ωστόσο, δεν έχει αποδειχθεί σε ποιο βαθμό αυτό είναι χρήσιμο.
Εάν εμφανιστεί σύνδρομο τοξικού σοκ κατά τη διάρκεια της νόσου, χορηγείται ανοσοσφαιρίνη. Το γενικό ποσοστό θανάτου είναι κατά μέσο όρο 30%. Η πρόγνωση είναι φτωχότερη σε ηλικιωμένους ασθενείς, συνοδευόμενη από άλλες ιατρικές διαταραχές και σε προχωρημένο στάδιο της νόσου. Η καθυστέρηση στη διάγνωση και τη θεραπεία και η ανεπαρκής απομάκρυνση του νεκρού ιστού επιδεινώνουν την πρόγνωση.
πρόληψη
Δεδομένου ότι η κακή κυκλοφορία του αίματος και η ανοσοανεπάρκεια θεωρούνται παράγοντες κινδύνου για τη νεκρωτική φασκίτιδα, τα μέτρα για την ενίσχυση του ανοσοποιητικού συστήματος και την προώθηση της κυκλοφορίας του αίματος μπορούν να ερμηνευθούν ως προληπτικά μέτρα με την ευρύτερη έννοια.
Μετέπειτα φροντίδα
Μετά τη χειρουργική αφαίρεση μιας νεκρωτικής περιτονίας, είναι πολύ σημαντική η εντατική παρακολούθηση του ιστού. Χρησιμοποιούνται τακτικά δείγματα ιστών για να εξεταστεί αν τα βακτήρια μπορούν ακόμη να ανιχνευθούν. Οι πάσχοντες ασθενείς έχουν επίσης συνταγογραφηθεί αντιβιοτικά.
Ένα πρόβλημα, ωστόσο, είναι ότι πολλά βακτήρια που προκαλούν νεκρωτική περιτονία είναι ανθεκτικά στα συμβατικά αντιβιοτικά. Υπάρχει ο κίνδυνος να δημιουργηθούν καινούργιες πληγές και να διευρυνθούν γρήγορα. Για αυτόν τον λόγο, διάφορα παρασκευάσματα χορηγούνται τις πρώτες ημέρες μετά τη χειρουργική επέμβαση και εξετάζονται για να προσδιοριστεί εάν προσβάλλονται πιθανά βακτήρια.
Όταν έχει βρεθεί ένα κατάλληλο αντιβιοτικό, οι ασθενείς εξαρτώνται από τη λήψη του παρασκευάσματος για αρκετές εβδομάδες. Αυτός είναι ο μόνος τρόπος για να μειωθεί ο κίνδυνος επανεμφάνισης της νεκρωτικής περιτονίας. Εάν τα όργανα ή τα άκρα έχουν ήδη προσβληθεί από την ασθένεια, ενδέχεται να χρειαστούν περαιτέρω χειρουργικές επεμβάσεις και θεραπείες για τη θεραπεία των μακροπρόθεσμων επιπτώσεων της νόσου.
Οι ασθενείς με σακχαρώδη διαβήτη είναι μια ομάδα κινδύνου. Δεδομένου ότι ο διαβήτης αυξάνει σημαντικά τη συχνότητα των τραυμάτων, οι ασθενείς με σακχαρώδη διαβήτη χρειάζονται εντατική φροντίδα. Μια τακτική εξέταση, για παράδειγμα από έναν διαβητολόγο, θα πρέπει να διασφαλίζει ότι ακόμη και μικρές πληγές δεν σχηματίζονται. Αυτό γίνεται για να αποφευχθεί η φωλιά των βακτηρίων στον ιστό και να προκαλέσει νεκρωτική φασκίτιδα.
Μπορείτε να το κάνετε μόνοι σας
Η νεκρωτική φασσίτιδα είναι απειλητική για τη ζωή και σε καμία περίπτωση δεν θα πρέπει αυτοί που επηρεάζονται να προσπαθήσουν να θεραπεύσουν την ίδια τη διαταραχή. Αλλά αυτό δεν σημαίνει ότι οι ασθενείς δεν μπορούν να βοηθήσουν στη μείωση του κινδύνου και να μετριάσουν τις συνέπειες της πορείας της νόσου. Όσο πιο γρήγορα αναγνωριστεί η περιτονίτιδα, τόσο μεγαλύτερες είναι οι πιθανότητες να αποφευχθεί ο ακρωτηριασμός.
Τα μέλη ομάδων κινδύνου, συμπεριλαμβανομένων ιδίως των διαβητικών και των ατόμων με ανοσοανεπάρκεια, θα πρέπει επομένως να παρακολουθούν επίσης στενά τους μικρούς καθημερινούς τραυματισμούς και να εντοπίζουν τα συμπτώματα της περιτονίτιδας. Όποιος πάσχει από διαβήτη και ξαφνικά εκδηλώσει πυρετό λίγο μετά από έναν μικρό τραυματισμό, ενώ ξεφλουδίζει τις πατάτες, δεν πρέπει να το απορρίψει ως την αρχή του κρυολογήματος, αλλά να συμβουλευτεί έναν γιατρό ως προφύλαξη. Οι ασθενείς με κίνδυνο θα πρέπει επίσης να μειώσουν τον κίνδυνο τραυματισμού. Μικρές περικοπές ή εκδορές δεν μπορούν πάντα να αποφεύγονται. Ωστόσο, η πιθανότητα εμφάνισης μπορεί να μειωθεί. Συγκεκριμένα, προστατευτικά γάντια πρέπει να φοριούνται πάντα κατά την κηπουρική και τη χειροκίνητη εργασία.
Εάν προκύψει τραυματισμός, η πληγή πρέπει να καθαριστεί και να απολυμανθεί αμέσως. Η βέλτιστη αρχική φροντίδα για το τραύμα μπορεί να μειώσει τον κίνδυνο μόλυνσης και, επομένως, της fasciitis. Οι διαβητικοί μπορούν επίσης να βοηθήσουν στην ενίσχυση του ανοσοποιητικού τους συστήματος και στη βελτίωση της ροής του αίματος στα άκρα μέσω μιας υγιεινής διατροφής και τακτικής άσκησης. Αυτό μειώνει επίσης τον κίνδυνο περιτονίας.

.jpg)
.jpg)

.jpg)

.jpg)






.jpg)