Πήξη είναι ένας συνώνυμος όρος για Πήξη. Αυτό μπορεί να σημαίνει την πήξη του αίματος, της λέμφου ή των πρωτεϊνών. Υπάρχει επίσης η διαδικασία ηλεκτροπηξίας σε χειρουργική επέμβαση υψηλής συχνότητας.
Τι είναι η πήξη;

Η πήξη του αίματος από τη μία πλευρά και η πήξη των πρωτεϊνών από την άλλη πλευρά είναι ιατρικά σχετικές. Η πήξη του αίματος ή της λέμφου ονομάζεται επίσης Αιμόσταση καθορισμένο. Η αιμόσταση είναι υπεύθυνη για τη διακοπή της αιμορραγίας. Η αιμόσταση μπορεί να χωριστεί σε δύο υπο-διεργασίες. Η πρωτογενής αιμόσταση ονομάζεται αιμόσταση, η δευτερογενής αιμόσταση ονομάζεται πήξη του αίματος.
Η πήξη των πρωτεϊνών παίζει ρόλο στην ανάπτυξη νέκρωσης πήξης. Τέτοιες νεκρώσεις βρίσκονται, για παράδειγμα, όταν εκτίθενται σε θερμότητα ή οξέα.
Λειτουργία & εργασία
Η πήξη του αίματος είναι ζωτικής σημασίας λειτουργία του σώματος. Μόνο χάρη στην πήξη μπορεί να διαφύγει υπερβολικό αίμα από τα αγγεία σε περίπτωση τραυματισμών. Επιπλέον, η πήξη δημιουργεί την προϋπόθεση για την επούλωση πληγών.
Η αιμόσταση ξεκινά αμέσως μετά τον τραυματισμό. Όταν ένα αιμοφόρο αγγείο τραυματίζεται, το αίμα διαρρέει και έρχεται σε επαφή με τον περιβάλλοντα συνδετικό ιστό. Τα αιμοπετάλια αίματος (θρομβοκύτταρα) προσκολλούνται στις ίνες κολλαγόνου του συνδετικού ιστού. Αυτή η διαδικασία είναι γνωστή ως πρόσφυση αιμοπεταλίων.
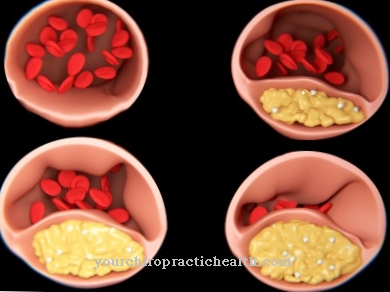
Ο παράγοντας von Willebrand δημιουργεί μια σύνδεση μεταξύ των επιμέρους αιμοπεταλίων αίματος έτσι ώστε η πληγή να καλύπτεται με ένα λεπτό στρώμα. Η διαδικασία πρόσφυσης ενεργοποιεί τα αιμοπετάλια. Απελευθερώνουν διάφορες ουσίες οι οποίες, μεταξύ άλλων, προκαλούν πήξη. Επιπλέον, τα αιμοπετάλια συσσωρεύονται και σχηματίζουν βύσμα που κλείνει προσωρινά την πληγή. Ωστόσο, αυτός ο λευκός θρόμβος δεν είναι ιδιαίτερα σταθερός. Απαιτείται αιμόσταση πλάσματος με πήξη του αίματος για στενότερη σφράγιση.
Η πλασματική αιμόσταση ή η δευτερογενής αιμόσταση είναι η φάση της πήξης του αίματος. Αυτό μπορεί να χωριστεί σε διαφορετικές φάσεις. Στη φάση ενεργοποίησης, ενεργοποιούνται τα αιμοπετάλια. Αυτό συμβαίνει μέσω της επαφής με τον συνδετικό ιστό. Η επαφή μετατρέπει τον παράγοντα πήξης VII στη δραστική του μορφή και σχηματίζεται κάποια θρομβίνη.
Όταν έχει σχηματιστεί επαρκής θρομβίνη, ενεργοποιείται ένα σύμπλεγμα παραγόντων IV και VIII. Αυτό το σύμπλεγμα ενεργοποιητή με τη σειρά του ενεργοποιεί τον σημαντικό παράγοντα Χ. Η φάση ενεργοποίησης τελειώνει με το σχηματισμό ενεργού θρομβίνης.
Ακολουθεί η φάση πήξης. Η ενζυματική ενεργή θρομβίνη διασπά διάφορες χημικές μονάδες από το ινωδογόνο στη φάση πήξης. Αυτό δημιουργεί ινώδες. Το ινώδες εναποτίθεται μεταξύ των αιμοπεταλίων έτσι ώστε να σχηματίζονται σταθεροί δεσμοί. Αυτό σταθεροποιεί ολόκληρο τον θρόμβο. Τα ερυθρά αιμοσφαίρια (ερυθροκύτταρα) εναποτίθενται επίσης στο δίκτυο ινιδίων-αιμοπεταλίων. Ο λευκός θρόμβος γίνεται ένας κόκκινος θρόμβος.
Τα αιμοπετάλια συστέλλονται, τραβώντας το δίκτυο ινώδους. Ως αποτέλεσμα, οι άκρες της πληγής συστέλλονται και η πληγή είναι κλειστή. Εντούτοις, τα κύτταρα του συνδετικού ιστού μπορούν ακόμη να διεισδύσουν στην πληγή. Είναι υπεύθυνοι για την επούλωση των πληγών.
Ασθένειες και παθήσεις
Η πήξη του αίματος μπορεί να διαταραχθεί σε οποιαδήποτε φάση της πήξης. Κάθε μία από αυτές τις διάφορες διαταραχές οδηγεί τελικά σε αυξημένη τάση για αιμορραγία. Η πρωτογενής αιμόσταση μπορεί να μειωθεί εάν υπάρχει σοβαρή ανεπάρκεια αιμοπεταλίων. Κάποιος μιλά εδώ για θρομβοπενία. Αυτό μπορεί να είναι το αποτέλεσμα της λευχαιμίας ή μιας μολυσματικής ασθένειας, για παράδειγμα.
Η πιο συχνή συγγενής διαταραχή της πρωτογενούς αιμόστασης είναι το σύνδρομο Willebrand-Juergens. Στις περισσότερες περιπτώσεις, ωστόσο, η πήξη του αίματος ελαττώνεται ελαφρώς, έτσι ώστε πολλοί άνθρωποι που επηρεάζονται να μην γνωρίζουν τη νόσο τους.
Επιπλέον, διαταραχές πήξης μπορεί να εμφανιστούν εάν δεν υπάρχουν παράγοντες πήξης. Το πιο γνωστό παράδειγμα ασθενειών αυτού του τύπου είναι η αιμορροφιλία.Είναι επίσης γνωστό ως αιμοφιλία. Οι πιο κοινές μορφές αιμοφιλίας είναι η αιμοφιλία Α και η αιμοφιλία Β. Στην αιμοφιλία Α, απουσιάζει ο παράγοντας πήξης VIII, στην αιμοφιλία Β δεν υπάρχει παράγοντας πήξης XI. Αυτές οι διαταραχές είναι έμφυτες.
Ωστόσο, η πήξη μπορεί επίσης να μειωθεί από την έλλειψη βιταμίνης Κ. Εάν υπάρχει ανεπάρκεια βιταμίνης Κ, οι παράγοντες πήξης II, VII, IX και X δεν μπορούν πλέον να παραχθούν σε επαρκείς ποσότητες από το ήπαρ. Δεδομένου ότι οι περισσότεροι από τους παράγοντες πήξης παράγονται στο ήπαρ, προβλήματα με την πήξη και συνεπώς αυξημένη αιμορραγία μπορούν επίσης να εμφανιστούν σε ασθένειες του ήπατος.
Απειλητικά για τη ζωή, ωστόσο, δεν είναι μόνο διαταραχές πήξης που οδηγούν σε αυξημένη τάση για αιμορραγία, αλλά και διαταραχές στις οποίες η πήξη του αίματος εμφανίζεται ασυνήθιστα. Ένα παράδειγμα μιας τέτοιας διαταραχής είναι η διάδοση της ενδοαγγειακής πήξης (DIC). Αυτή η κοαλοπάθεια κατανάλωσης εμφανίζεται συνήθως ως επιπλοκή διαφόρων κλινικών εικόνων. Η πήξη της πήξης μπορεί να εμφανιστεί στο πλαίσιο σοκ, σοβαρής δηλητηρίασης αίματος, εκτεταμένων εγκαυμάτων ή επιπλοκών κατά τη γέννηση. Το DIC ξεκινά από παθολογικά αυξημένα επίπεδα ισταμίνης, σεροτονίνης, αδρεναλίνης, από την καταστροφή αιμοπεταλίων ή από βακτηριακές τοξίνες.
Οι παράγοντες πήξης καταναλώνονται όλο και περισσότερο και εμφανίζεται ο σχηματισμός μικροσκοπικών θρόμβων αίματος (μικροθρομβών). Αυτά φράζουν τα αγγεία. Οι πνεύμονες, τα νεφρά και η καρδιά επηρεάζονται ιδιαίτερα. Στο δεύτερο στάδιο της νόσου, υπάρχει μείωση των αιμοπεταλίων και των παραγόντων πήξης. Ακολουθεί η ινωδόλυση. Λόγω της έλλειψης αιμοπεταλίων και παραγόντων πήξης, το σώμα δεν μπορεί πλέον να κλείσει τα κατεστραμμένα αιμοφόρα αγγεία. Το αποτέλεσμα είναι ανεξέλεγκτη αιμορραγία (αιμορραγική διάθεση). Ενώ οι θρόμβοι έχουν σχηματιστεί σε ορισμένα σημεία λόγω της αυξημένης πήξης, η αιμορραγία συμβαίνει σε άλλα μέρη. Στο τελικό στάδιο του DIC, εμφανίζεται η πλήρης εικόνα ενός σοκ.











.jpg)



.jpg)

.jpg)
