ο Αναιμία δρεπανοκυττάρων (τεχνική γλώσσα: Δρεπανοκυττάρωση) είναι μια κληρονομική ασθένεια των ερυθρών αιμοσφαιρίων. Γίνεται διάκριση ανάμεσα σε μια σοβαρή ομόζυγη και μια ήπια ετερόζυγη μορφή. Δεδομένου ότι η ετεροζυγώδης δρεπανοκυτταρική αναιμία προσδίδει μια ορισμένη αντίσταση στην ελονοσία, είναι v. ένα. Διαδεδομένη στις περιοχές κινδύνου ελονοσίας (Αφρική, Ασία και περιοχή της Μεσογείου).
Τι είναι η δρεπανοκυτταρική αναιμία;

© DAntes - stock.adobe.com
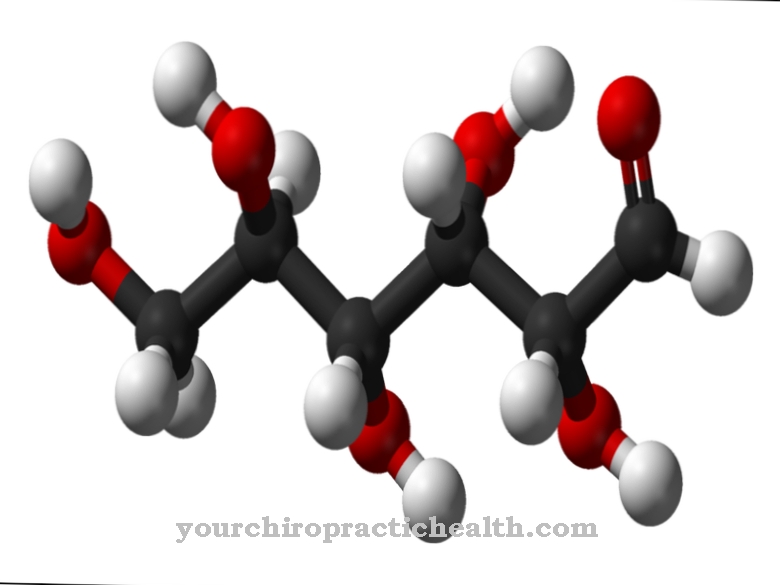
ο Αναιμία δρεπανοκυττάρων είναι μία από τις αιμοσφαιρινοπάθειες (διαταραχές της αιμοσφαιρίνης του ερυθρού αίματος). Η αιμοσφαιρίνη είναι μια σύνθετη πρωτεΐνη που αποτελείται από 4 υπομονάδες που δίνει στα ερυθρά αιμοσφαίρια (ερυθροκύτταρα) το χρώμα τους και δεσμεύει το οξυγόνο για μεταφορά μέσω του οργανισμού.
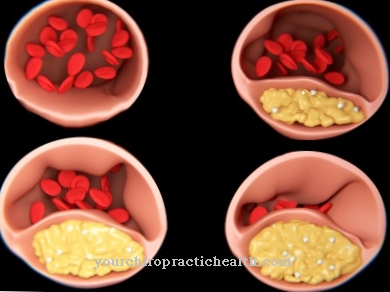
Η αλλαγμένη αιμοσφαιρίνη (HbS) στην δρεπανοκυτταρική αναιμία τείνει να κρυσταλλώνεται όταν υπάρχει έλλειψη οξυγόνου. Ως αποτέλεσμα, τα ερυθροκύτταρα γίνονται δρεπανοκύτταρα και φράζουν τα αγγεία, χαθούν ή διαλύονται πρόωρα. Επομένως, η αναιμία των δρεπανοκυττάρων χαρακτηρίζεται από αιμολυτική αναιμία και διαταραχές του κυκλοφορικού συστήματος.
αιτίες
Απο Αναιμία δρεπανοκυττάρων βασίζεται σε μια γονιδιακή μετάλλαξη που οδηγεί στην αντικατάσταση ενός μόνο αμινοξέος στην αλληλουχία αμινοξέων των υπομονάδων της αιμοσφαιρίνης β. Η ασθένεια κληρονομείται ως αυτοσωματικό συνυπάρχον χαρακτηριστικό.
Οι ετερόζυγοι ασθενείς έχουν ένα υγιές και ένα ασθενές αλληλόμορφο. Σε αυτά μόνο το 1% της αιμοσφαιρίνης αλλάζει. Ομόζυγοι ασθενείς με δύο μεταλλαγμένα αλληλόμορφα έχουν μόνο ανώμαλη αιμοσφαιρίνη, γεγονός που οδηγεί σε πολύ πιο σοβαρή πορεία της νόσου. Ακόμα και στον υγιή οργανισμό υπάρχει μια φυσιολογική έλλειψη οξυγόνου σε μικρά αγγεία, η οποία προκαλεί την υγιή αιμοσφαιρίνη να απελευθερώνει το οξυγόνο της εδώ.
Στην ομόζυγη δρεπανοκυτταρική αναιμία, αυτή η φυσιολογικά χαμηλή μερική πίεση οξυγόνου οδηγεί σε παραμόρφωση των ερυθροκυττάρων. Φράζουν τα αγγεία και τείνουν να διαλύονται. Η αιμοσφαιρίνη που απελευθερώνεται στη διαδικασία δεσμεύει το μονοξείδιο του αζώτου - ένα σημαντικό αγγειοδιασταλτικό (αγγειοδιασταλτικό). Τα αγγεία δεν είναι μόνο φραγμένα, αλλά και στενά. Το κλείσιμο πολλών μικρών τελικών αρτηριών σε δρεπανοκυτταρική αναιμία οδηγεί σε κυκλοφορικές διαταραχές και βλάβη σε διάφορα συστήματα οργάνων.
Συμπτώματα, ασθένειες και σημεία
Τα συμπτώματα της δρεπανοκυτταρικής αναιμίας μπορεί να ποικίλλουν σε σοβαρότητα - ανάλογα με το εάν το άτομο που επηρεάζεται είναι ομό- ή ετερόζυγος φορέας της υπεύθυνης γονιδιακής μετάλλαξης.
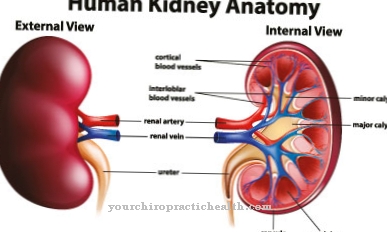
Σε ετερόζυγους φορείς γενικά δεν υπάρχουν γενικά συμπτώματα. Περιστασιακά, ωστόσο, μπορεί να εμφανιστεί αιμόλυση. Πολλά ερυθρά αιμοσφαίρια διασπώνται ξαφνικά, γεγονός που μπορεί να ασκήσει μεγάλη πίεση στα νεφρά ειδικότερα και να οδηγήσει σε προσωρινή έλλειψη οξυγόνου. Αυτός ο τύπος αιμόλυσης μπορεί να είναι απειλητικός για τη ζωή. Μια τέτοια διάσπαση των ερυθρών αιμοσφαιρίων ακολουθεί στους ετεροζυγούς φορείς γενετικού υλικού ως απόκριση στην έλλειψη οξυγόνου ή σε ορισμένα φάρμακα.
Οι ομόζυγοι φορείς, από την άλλη πλευρά, εμφανίζουν τα πρώτα συμπτώματα λίγους μήνες μετά τη γέννηση. Σοβαρές προσβολές πόνου μπορεί να προκύψουν ως αποτέλεσμα της έλλειψης παροχής οξυγόνου. Τα αιμοφόρα αγγεία εμποδίζονται επίσης συχνότερα, γεγονός που μπορεί να οδηγήσει σε μικρές και μεγάλες καρδιακές προσβολές. Ο θάνατος των ιστών συμβαίνει περιστασιακά σε μέρη του σώματος που δεν διαθέτουν οξυγόνο. Ο πόνος στα οστά είναι πολύ συχνός.
Τα άτομα που πάσχουν από δρεπανοκυτταρική αναιμία είναι επίσης πιο ευαίσθητα σε λοίμωξη και συχνά παραπονιούνται για πυρετό. Η τάση για ίκτερο αυξάνεται σημαντικά, γεγονός που οφείλεται στην αυξημένη διάσπαση των κατεστραμμένων ερυθροκυττάρων. Επιπλέον, εμφανίζονται όλα τα συμπτώματα της αναιμίας. Αυτό οδηγεί σε ωχρότητα, ανοιχτόχρωμους βλεννογόνους, δυσκολία συγκέντρωσης, αίσθημα αδυναμίας και, σε ορισμένες περιπτώσεις, δύσπνοια.
Διάγνωση & πορεία
Στους πρώτους μήνες της ζωής, κάθε άτομο παράγει μια ειδική εμβρυϊκή αιμοσφαιρίνη, η οποία είναι το γενετικό ελάττωμα του Αναιμία δρεπανοκυττάρων δεν επηρεάζει. Η ασθένεια είναι επομένως αισθητή μόνο από τον 6ο μήνα της ζωής όταν η ενήλικη αιμοσφαιρίνη μπαίνει στο παιχνίδι.
Στην παιδική ηλικία, ξεχωρίζουν κυρίως οι ομόζυγοι ασθενείς: υποφέρουν νωρίς από επώδυνες αιμολυτικές κρίσεις. Σε αυτά περιλαμβάνονται αιμολυτική αναιμία με ωχρότητα, ίκτερος και αδυναμία, καθώς και διαταραχές του κυκλοφορικού συστήματος και πολλαπλά εμφράγματα μικρών οργάνων, συνήθως στον εγκέφαλο και τα μάτια, στον σπλήνα, στους πνεύμονες, στα νεφρά και στην καρδιά, καθώς και στους μύες και τα οστά. Η σκελετική ωριμότητα καθυστερεί. Ένα τυπικό σύμπτωμα είναι μια επώδυνη μόνιμη στύση (πριαπισμός).
Η διάγνωση της δρεπανοκυτταρικής αναιμίας επιβεβαιώνεται από εργαστηριακά διαγνωστικά, ιδίως με ηλεκτροφόρηση σε πήκτωμα αιμοσφαιρίνης. Μια γενετική εξέταση διαφοροποιεί μεταξύ ομόζυγων και ετερόζυγων ασθενειών. Μόνο οι μισοί από τους ομόζυγους πάσχοντες φτάνουν στην ηλικία των 30 ετών. Λόγω των κατεστραμμένων πνευμόνων, οι πνευμονικές λοιμώξεις είναι η κύρια αιτία θανάτου.
Σε αντίθεση με τη σοβαρή μορφή της νόσου, η ετεροζυγώδης δρεπανοκυτταρική αναιμία μπορεί να παραμείνει φυσιολογική για μεγάλο χρονικό διάστημα. Η πρώτη αιμολυτική κρίση μπορεί να μην συμβεί έως ότου υπάρξει μια μη φυσιολογική έλλειψη οξυγόνου, π.χ. Β. Υπό ακραίο αθλητικό άγχος ή όταν μένετε σε μεγάλο υψόμετρο.
Επιπλοκές
Η αναιμία των δρεπανοκυττάρων μπορεί να οδηγήσει σε επιπλοκές που μπορεί να είναι σοβαρές. Τα αποτελέσματα φαίνονται με απόφραξη των αιμοφόρων αγγείων σε διάφορα μέρη του σώματος στα δρεπανοκύτταρα. Στη συνέχεια, οι γιατροί μιλούν επίσης για κρίση δρεπανοκυττάρων.
Εάν τα μικρά αγγεία στα πόδια εμποδίζονται από δρεπανοκυτταρική αναιμία, υπάρχει κίνδυνος εμφάνισης ελκών του δέρματος στα πόδια. Οι επιληπτικές κρίσεις είναι μια νευρολογική επιπλοκή. Σε σοβαρές περιπτώσεις, είναι επίσης πιθανή η εγκεφαλική αιμορραγία ή ο ασθενής να πέσουν σε κώμα. Ο λόγος για αυτό είναι μπλοκαρίσματα στον εγκέφαλο που απαιτούν άμεση θεραπεία.
Ο σχηματισμός χολόλιθων είναι επίσης ένα από τα επακόλουθα της δρεπανοκυτταρικής αναιμίας. Δεν είναι αποτέλεσμα αγγειακής απόφραξης, αλλά προκαλούνται από τη διάσπαση των ερυθρών αιμοσφαιρίων (ερυθροκύτταρα). Η χολερυθρίνη είναι ένα από τα υποπροϊόντα αυτών των φαινομένων αποσύνθεσης. Εάν αυξηθεί το επίπεδο της χολερυθρίνης στο αίμα, αυξάνεται ο κίνδυνος σχηματισμού χολόλιθων, που είναι επίσης γνωστός ως πέτρες χρωστικής.
Στα αρσενικά, ο πριαπισμός μπορεί μερικές φορές να παρατηρηθεί σε δρεπανοκυτταρική αναιμία. Αυτή είναι μια επώδυνη και μόνιμη στύση. Προκύπτει μπλοκάροντας τα αιμοφόρα αγγεία μέσα στο πέος. Χωρίς θεραπεία, ο πριαπισμός μπορεί να προκαλέσει στυτική δυσλειτουργία.
Η τύφλωση είναι μια φοβερή επιπλοκή της δρεπανοκυτταρικής αναιμίας. Προκαλείται από φράγματα στα αιμοφόρα αγγεία που τροφοδοτούν τα μάτια. Υπάρχει κίνδυνος ζημιάς στον αμφιβληστροειδή.
Πότε πρέπει να πάτε στο γιατρό;
Μόνο μέσω ιατρικής θεραπείας για αυτήν την ασθένεια μπορούν να προληφθούν περαιτέρω επιπλοκές και παράπονα. Ως εκ τούτου, ένας γιατρός πρέπει να συμβουλευτεί τα πρώτα σημεία και συμπτώματα της δρεπανοκυτταρικής αναιμίας. Θα πρέπει να συμβουλευτείτε έναν γιατρό εάν ο ασθενής πάσχει από μόνιμη έλλειψη οξυγόνου. Αυτό συχνά οδηγεί σε σοβαρή κόπωση ή σοβαρή σύγχυση, με τα άτομα που επηρεάζονται να είναι νωθρά και να μην συμμετέχουν πλέον ενεργά στην καθημερινή ζωή. Επιπλέον, σοβαρός πόνος στο κεφάλι ή στα οστά μπορεί να υποδηλώνει δρεπανοκυτταρική αναιμία και πρέπει επίσης να αντιμετωπιστεί από γιατρό.
Οι ασθενείς πάσχουν από αυξημένη ευαισθησία σε λοιμώξεις και επίσης από πολύ ωχρότητα ή από υψηλό πυρετό. Εάν δεν αντιμετωπιστεί η δρεπανοκυτταρική αναιμία, το προσδόκιμο ζωής του ασθενούς θα μειωθεί σημαντικά. Η αναιμία των δρεπανοκυττάρων μπορεί να αναγνωριστεί και να αντιμετωπιστεί από έναν γενικό ιατρό. Μια επίσκεψη σε ειδικό μπορεί επίσης να είναι απαραίτητη για τη θεραπεία. Η περαιτέρω πορεία της δρεπανοκυτταρικής αναιμίας εξαρτάται επίσης σε μεγάλο βαθμό από τον ακριβή τύπο ασθένειας.
Θεραπεία & Θεραπεία
Μια αιτιώδης θεραπεία κατά Αναιμία δρεπανοκυττάρων δεν υπάρχει ακόμη. Η μόνη ελπίδα μιας θεραπείας έγκειται στις μεταμοσχεύσεις μυελού των οστών - αλλά αυτές χρησιμοποιούνται μόνο σε εξαιρετικές περιπτώσεις και εξακολουθούν να σχετίζονται με σχετικά υψηλή θνησιμότητα.
Η τακτική θεραπεία για δρεπανοκυτταρική αναιμία επικεντρώνεται στην καθυστέρηση και την ανακούφιση των συμπτωμάτων. Ειδικά σε κρίσεις πόνου, οι ασθενείς πρέπει να λαμβάνουν αναλγητικά. Εάν υπάρχει οξεία μείωση της αιμοσφαιρίνης, μπορεί να είναι χρήσιμη η μερική ανταλλαγή αίματος. Στην δρεπανοκυτταρική αναιμία, η σπλήνα υποχωρεί συχνά και δεν λειτουργεί σωστά. Οι ασθενείς στη συνέχεια χρειάζονται προσεκτική προστασία εμβολιασμού, π.χ. Β. Έναντι πνευμονιόκοκκων.
Εάν ο σπλήνας δεν υποχωρήσει, ωστόσο, μπορεί επίσης να διευρυνθεί παθολογικά (σπληνομεγαλία), να συμβάλει στην επιδείνωση της αναιμίας και να καταστήσει απαραίτητη τη σπληνεκτομή (αφαίρεση της σπλήνας). Σε κάθε περίπτωση, οι ασθενείς με δρεπανοκυτταρική αναιμία πρέπει να υποβάλλονται σε τακτικές εξετάσεις εξωτερικών ασθενών ρουτίνας εκτός κρίσης.
πρόληψη
Από το Αναιμία δρεπανοκυττάρων Εάν πρόκειται για κληρονομικό γενετικό ελάττωμα, δεν υπάρχει πρόληψη κατά της ίδιας της νόσου. Ωστόσο, οι ετερόζυγοι ασθενείς μπορούν να συμβάλουν σε μια ηπιότερη πορεία αποφεύγοντας την έλλειψη οξυγόνου (π.χ. παραμένοντας σε μεγάλα υψόμετρα ή άσκηση), φροντίζοντας για προσεκτικό εμβολιασμό και τακτικούς ιατρικούς ελέγχους.
Μετέπειτα φροντίδα
Η αναιμία των δρεπανοκυττάρων θεωρείται ανίατη. Η μετεγχειρητική φροντίδα για ασθενείς με δρεπανοκυτταρική αναιμία επικεντρώνεται στην εκπαίδευση των ασθενών, στις συμβουλές των ασθενών (τρόπος ζωής), στην προφύλαξη από λοίμωξη και στους εμβολιασμούς, καθώς και στα διαγνωστικά ρουτίνας. Το αντικείμενο της εκπαίδευσης των ασθενών είναι να ενημερώσει τον ασθενή για την ίδια την ασθένεια.
Πρέπει να μάθει ότι η δρεπανοκυτταρική αναιμία μπορεί να οδηγήσει σε απειλητικά για τη ζωή συμπτώματα. Τα προειδοποιητικά σημάδια των οξέων απειλητικών επιπλοκών (π.χ. σήψη) θα πρέπει να υπάρχουν στον ασθενή και να οδηγούν αμέσως σε διαβούλευση με γιατρό. Είναι ιατρικά γνωστό ότι οι ασθενείς με δρεπανοκυτταρική αναιμία μπορεί να εμφανίσουν εξάρσεις από αφυδάτωση, υποθερμία, υποξία, οξέωση και λοιμώξεις.
Η συμβουλευτική ασθενών στοχεύει επομένως στην ευαισθητοποίηση του ασθενούς στον τρόπο ζωής του, ώστε να μπορεί να αποφύγει όσο το δυνατόν περισσότερο αυτούς τους πέντε παράγοντες. Η περίοδος μεταξύ των επιθέσεων μπορεί να παραταθεί με αυτόν τον τρόπο. Εκτός από τα γενικά μέτρα υγιεινής, η ημερήσια πρόσληψη πενικιλίνης συνταγογραφείται επίσης από γιατρό για ασθενείς με δρεπανοκυτταρική αναιμία ως προφύλαξη από λοίμωξη.
Επιπλέον, για την προστασία από λοίμωξη, κάθε ασθενής με δρεπανοκυτταρική αναιμία θα πρέπει να λάβει τουλάχιστον έναν εμβολιασμό με 13-στυλεό πνευμονοκοκκικό συζυγές εμβόλιο κατά τη διάρκεια της παρακολούθησης. Για ρουτίνα διάγνωσης, συνιστάται οι ασθενείς με δρεπανοκυτταρική αναιμία να παρουσιάζονται σε εξειδικευμένο κέντρο τουλάχιστον μία φορά το χρόνο. Εκεί πρέπει να εξεταστεί κλινικά ο αριθμός αίματος, η αρτηριακή πίεση, ο ρυθμός παλμού, οι τιμές του ήπατος και των νεφρών, η κατάσταση των ούρων και η απέκκριση πρωτεΐνης. Θα πρέπει επίσης να πραγματοποιηθεί ηχοκαρδιογραφία.
Μπορείτε να το κάνετε μόνοι σας
Η ασθένεια παρατηρείται συνήθως μέσα στους πρώτους μήνες ή χρόνια ζωής. Λόγω της φύσης του, σε αυτήν την ηλικία ο ασθενής δεν μπορεί να βοηθήσει τον εαυτό του ή να βελτιώσει την κατάστασή του. Οι συγγενείς και οι νόμιμοι κηδεμόνες είναι επομένως υπεύθυνοι για την κατάλληλη φροντίδα του απογόνου και για τη στενή συνεργασία με τον θεράποντα ιατρό.
Η πρόσληψη τροφής πρέπει να βελτιστοποιηθεί για να υποστηρίζει την κυκλοφορία του αίματος. Συγκεκριμένα τρόφιμα μπορούν να χρησιμοποιηθούν για την επίτευξη απορρόφησης θρεπτικών ουσιών που διεγείρουν το σχηματισμό αίματος. Επιπλέον, ένα πλούσιο σε οξυγόνο περιβάλλον είναι ιδιαίτερα σημαντικό για το βρέφος. Οι χώροι πρέπει να αερίζονται επαρκώς και το περπάτημα σε εξωτερικούς χώρους θα βοηθήσει στην εξασφάλιση επαρκούς παροχής οξυγόνου. Αν και αυτά τα μέτρα δεν θεραπεύουν την δρεπανοκυτταρική αναιμία, ο οργανισμός του παιδιού μπορεί να υποστηριχθεί θετικά.
Το παιδί δεν πρέπει να βρίσκεται σε περιβάλλον που περιέχει νικοτίνη ή άλλες τοξίνες στον αέρα. Αποφύγετε επίσης καταστάσεις υπερβολικής άσκησης και βαριάς πίεσης. Για την προστασία από τη μόλυνση, είναι σημαντικό να διασφαλιστεί ότι η μόλυνση μειώνεται στο ελάχιστο. Οι δραστηριότητες αναψυχής ή αθλητικές δραστηριότητες πρέπει επίσης να προσαρμόζονται στις ανάγκες του οργανισμού. Η επαρκής ανάπαυση και η ανάπαυση είναι σημαντικές για να μην καταστραφεί άσκοπα το ανοσοποιητικό σύστημα.

-bei-bluthochdruck.jpg)
.jpg)




.jpg)



.jpg)

.jpg)
