Από τη μία Μεθαιμοσφαιριναιμία μιλάμε για αυξημένη αναλογία μεθαιμοσφαιρίνης στο αίμα. Η μεθυμοσφαιρίνη είναι ένα παράγωγο της αιμοσφαιρίνης, το οποίο δίνει στα ερυθρά αιμοσφαίρια το χρώμα τους και δεσμεύει το οξυγόνο για μεταφορά μέσω του σώματος. Δεδομένου ότι η μεθαιμοσφαιρίνη δεν μπορεί να δεσμεύσει οξυγόνο, η μεθαιμοσφαιριναιμία οδηγεί σε συστηματική ανεφοδιασμό οξυγόνου, η οποία μπορεί να οδηγήσει σε ένα. αισθητή μέσω του μπλε αποχρωματισμού του δέρματος, της κόπωσης και της ζάλης.
Τι είναι η μεθαιμοσφαιριναιμία;

© jeepbabes - stock.adobe.com
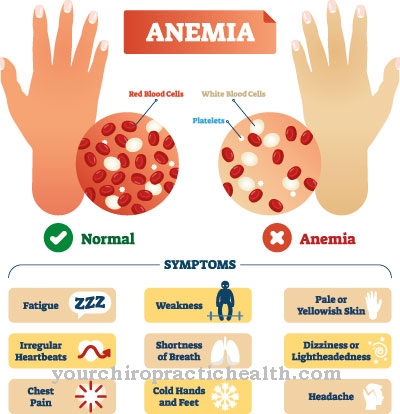
ΕΝΑ Μεθαιμοσφαιριναιμία συμβαίνει όταν το ποσοστό της μεθαιμοσφαιρίνης στο συνολικό περιεχόμενο αιμοσφαιρίνης του αίματος υπερβαίνει τη φυσιολογική του αξία. Δεν καθορίζεται ακριβής τιμή κατωφλίου. Σε ένα υγιές άτομο, το ποσοστό μεθαιμοσφαιρίνης είναι περίπου 3%. Τα πρώτα κλινικά συμπτώματα εμφανίζονται από περίπου 10%, σοβαρή υποξία ιστού από 30% (ειδικά στον εγκέφαλο).
Από 40% περιεκτικότητα σε μεθαμοσφαιρίνη υπάρχει κίνδυνος για τη ζωή. Η αιμοσφαιρίνη (Hb) είναι μια πρωτεΐνη που αποτελείται από 4 υπομονάδες. Ένα άτομο σιδήρου οξειδωτικού επιπέδου II είναι ενσωματωμένο σε κάθε υπομονάδα, το οποίο μπορεί να δεσμεύσει και να απελευθερώσει μόρια οξυγόνου. Εάν το άτομο δισθενούς σιδήρου οξειδωθεί σε ένα τρισθενές άτομο σιδήρου, σχηματίζεται μεθυμοσφαιρίνη (MetHb).
Η μεθυμοσφαιρίνη δεν είναι μόνο ανίκανη να δεσμεύσει το ίδιο το οξυγόνο, αλλά επηρεάζει επίσης την αιμοσφαιρίνη στο περιβάλλον της με τέτοιο τρόπο ώστε να δεσμεύει μόνο το οξυγόνο, αλλά δεν το απελευθερώνει πλέον. Συνεπώς, η μεθαιμοσφαιριναιμία θέτει σε κίνδυνο την παροχή οξυγόνου σε ολόκληρο τον οργανισμό.
αιτίες
Βασικά κάποιος διαφοροποιεί ένα έμφυτο Μεθαιμοσφαιριναιμία απέκτησε μεθαιμοσφαιριναιμία. Η συγγενής παραλλαγή οφείλεται σε γενετικά ελαττώματα στην αιμοσφαιρίνη ή σε ένζυμα που αποτρέπουν την οξείδωση της αιμοσφαιρίνης, αλλά είναι πολύ σπάνια.
Η μεθαιμοσφαιριναιμία είναι πολύ πιο συχνή λόγω δηλητηρίασης. Πολλές διαφορετικές ουσίες είναι πιθανές αιτίες: Στην καθημερινή κλινική πρακτική, η μεθαιμοσφαιριναιμία εμφανίζεται συχνότερα μετά τη χορήγηση ορισμένων φαρμάκων, συμπεριλαμβανομένης της Dapsone και των τοπικών αναισθητικών του αμιδικού τύπου. Οι αρωματικές ενώσεις σε βαφές (π.χ. ανιλίνη) και ενώσεις νιτρώδους είναι επίσης γνωστό ότι προκαλούν.
Η δηλητηρίαση από νιτρώδη άλατα μπορεί να συμβεί, για παράδειγμα, από το αλάτι σκλήρυνσης, τα πιάτα σπανακιού που δεν έχουν ψυχθεί ή κατά την προετοιμασία παιδικής τροφής με νερό που περιέχει νιτρικά άλατα. Οι αυξημένες περιπτώσεις μεθαιμοσφαιριναιμίας σε βρέφη (λεγόμενη βρεφική λουσιδία) στις δεκαετίες του 1950 και του 1960 οδήγησαν στην εισαγωγή οριακών τιμών νιτρικών στο πόσιμο νερό στη Γερμανία.
Συμπτώματα, ασθένειες και σημεία
Ποια συμπτώματα εμφανίζονται σε αυτήν την ασθένεια και ποια σοβαρότητα έχουν εξαρτηθεί από τη μία πλευρά στην ηλικία του ασθενούς. Από την άλλη πλευρά, οι υποκείμενες καρδιακές ή αγγειακές παθήσεις επηρεάζουν επίσης τη σοβαρότητα των συμπτωμάτων. Εάν το επίπεδο της μεθυμοσφαιρίνης στο αίμα παραμένει κάτω από το 3 τοις εκατό, αυτοί που επηρεάζονται συνήθως δεν έχουν καθόλου συμπτώματα.
Όταν ξεπεραστεί το 3%, εμφανίζονται τα πρώτα σημάδια ανεπάρκειας οξυγόνου. Αυτό μπορεί να είναι πονοκέφαλος, αίσθημα ζάλης ή δύσπνοια. Επιπλέον, το δέρμα γίνεται χλωμό και γίνεται γκριζωπό χρώμα. Εάν η συγκέντρωση MetHB αυξηθεί σε πάνω από δέκα τοις εκατό, το δέρμα και οι βλεννογόνοι μεμβράνες γίνονται μπλε (κυάνωση) και το αρτηριακό αίμα προφανώς τροφοδοτείται ανεπαρκώς με οξυγόνο (υποξαιμία).
Από ένα ποσοστό περίπου 30-50 τοις εκατό MetHB στο αίμα, πρέπει κανείς να αναμένει σοβαρές αναπνευστικές διαταραχές και οι αγγειακές λειτουργίες είναι επίσης περιορισμένες. Το αίμα γίνεται σκοτεινό και παίρνει χρώμα σοκολάτας. Η ζάλη αυξάνεται, μπορεί να υπάρχει σύντομη απώλεια συνείδησης και έντονο αίσθημα αδυναμίας.
Εάν η συγκέντρωση αυξηθεί σε πάνω από 50 τοις εκατό, ο εγκέφαλος δεν μπορεί πλέον να τροφοδοτείται επαρκώς με οξυγόνο και εμφανίζονται νευρολογικές διαταραχές. Ο ασθενής πέφτει σε βαθύ ασυνείδητο, η καρδιά αντιδρά με διαταραχές του ρυθμού. Από το 70% MetHB στο αίμα, υπάρχει μεγάλη πιθανότητα θανάτου.
Διάγνωση & πορεία
Πρώτο σημείο α Μεθαιμοσφαιριναιμία είναι κυάνωση, i. Η. ένα μπλε έως γκρίζο αποχρωματισμό του δέρματος. Αυτό είναι ιδιαίτερα αισθητό στα χείλη και στους βλεννογόνους.
Η ίδια η μεθεμοσφαιρίνη έχει καφέ χρώμα. Ως εκ τούτου, κάτω από τη μεθαιμοσφαιριναιμία, το πρόσφατα ληφθέν αίμα φαίνεται σοκολάτα καφέ. Άλλα συμπτώματα είναι ζάλη, κόπωση, μειωμένη συνείδηση, δύσπνοια και επιταχυνόμενος καρδιακός παλμός (ταχυκαρδία). Η διάγνωση της μεθαιμοσφαιριναιμίας επιβεβαιώνεται από μια φασματοσκοπική εξέταση αίματος.
Υπάρχει επίσης ένα απλό κομοδίνο, στο οποίο μια σταγόνα φυσιολογικού αίματος και μια σταγόνα αίματος ασθενούς τοποθετούνται το ένα δίπλα στο άλλο σε χαρτί φίλτρου και συγκρίνονται ένα λεπτό αργότερα. Με τη μεθαιμοσφαιριναιμία, το αίμα του ασθενούς διατηρεί το χαρακτηριστικό του καφέ χρώμα. Μια μέτρηση παλμικής οξυμετρίας του κορεσμού οξυγόνου μπορεί να είναι παραπλανητική:
Αυτό δείχνει υψηλό επίπεδο κορεσμού οξυγόνου ακόμη και με σοβαρή μεθαιμοσφαιριναιμία. Η μη θεραπευμένη μεθαιμοσφαιριναιμία μπορεί να είναι θανατηφόρα εάν το λιμό οξυγόνου είναι τόσο σοβαρό και επίμονο που πεθαίνει ο ιστός. Ο εγκέφαλος και τα νεφρά είναι ιδιαίτερα ευαίσθητα.
Επιπλοκές
Η μεθαιμοσφαιριναιμία οδηγεί κυρίως σε πολύ μειωμένη παροχή οξυγόνου στον ασθενή. Αυτή η ανεπαρκής προσφορά έχει πολύ αρνητική επίδραση στη συνολική υγεία του ασθενούς και μπορεί να μειώσει σημαντικά την ποιότητα ζωής. Στις περισσότερες περιπτώσεις, τα εσωτερικά όργανα καταστρέφονται επίσης από αυτήν την ανεφοδιασμό.
Εκείνοι που πάσχουν επίσης υποφέρουν από πονοκεφάλους και κόπωση, αν και σε σοβαρές περιπτώσεις η μεθαιμοσφαιριναιμία μπορεί να οδηγήσει σε δύσπνοια. Ο εγκέφαλος καταστρέφεται επίσης από την έλλειψη ανεφοδιασμού. Καθώς η ασθένεια εξελίσσεται, υπάρχει απώλεια συνείδησης και κατά συνέπεια πιθανός τραυματισμός σε περίπτωση πτώσης.
Υποφέρουν από μειωμένη συνείδηση και μπλε δέρμα. Η ανθεκτικότητα του ενδιαφερόμενου ατόμου μειώνεται σημαντικά από τη μεθαιμοσφαιριναιμία, έτσι ώστε να μπορεί να περιοριστεί η απόδοση των συνηθισμένων δραστηριοτήτων ή επαγγελμάτων. Κατά κανόνα, η μεθαιμοσφαιριναιμία μπορεί να αντιμετωπιστεί σχετικά εύκολα και γρήγορα, έτσι ώστε στις περισσότερες περιπτώσεις να μην υπάρχουν επιπλοκές ή επακόλουθη βλάβη.
Οι επιπλοκές προκύπτουν συνήθως όταν δεν χορηγείται θεραπεία και η ανεπαρκής προσφορά συνεχίζεται για μεγάλο χρονικό διάστημα. Επομένως, η μεθαιμοσφαιριναιμία συνήθως δεν μειώνει το προσδόκιμο ζωής.
Πότε πρέπει να πάτε στο γιατρό;
Εάν ο ενδιαφερόμενος πάσχει από διάχυτα παράπονα που προκαλούν γενική αδιαθεσία ή αίσθημα ασθένειας, θα πρέπει να συμβουλευτείτε γιατρό. Εάν τα συμπτώματα αυξάνονται σταδιακά για αρκετούς μήνες, ένας γιατρός θα πρέπει να διευκρινίσει την αιτία. Ο αποχρωματισμός του δέρματος, τα μπλε χείλη ή η δύσπνοια είναι σημάδια υπάρχουσας ανωμαλίας που πρέπει να εξεταστεί και να αντιμετωπιστεί. Εάν εμφανίσετε επανειλημμένους πονοκεφάλους, ζάλη ή κόπωση, συνιστάται ένας γιατρός. Η μείωση της απόδοσης, η κόπωση ή η γρήγορη κόπωση κατά την εκτέλεση καθημερινών εργασιών υποδηλώνουν βλάβη στην υγεία.
Θα πρέπει να συμβουλευτείτε έναν γιατρό, ώστε να μπορεί να πραγματοποιηθεί μια ολοκληρωμένη εξέταση. Εάν υπάρχει διαταραχή της συνείδησης, υπάρχει λόγος ανησυχίας. Σε περίπτωση απώλειας συνείδησης, ένας γιατρός έκτακτης ανάγκης πρέπει να ειδοποιείται. Εάν αφεθεί χωρίς θεραπεία, η μεθαιμοσφαιριναιμία μπορεί να οδηγήσει σε πρόωρο θάνατο.
Για αυτόν τον λόγο, οι ιατρικοί έλεγχοι θα πρέπει να διενεργούνται εγκαίρως σε περίπτωση διαταραχών στον καρδιακό ρυθμό, αυξημένου παλμού ή αίσθησης έλλειψης οξυγόνου στον οργανισμό. Σε περίπτωση διαταραχών ύπνου, γενικών λειτουργικών διαταραχών ή απώλειας ευεξίας, απαιτείται ιατρός.
Θεραπεία & Θεραπεία
Η πρόγνωση του α Μεθαιμοσφαιριναιμία είναι συνήθως καλό. Ελαφρά δηλητηρίαση υποχωρούν μόνα τους εάν η τοξική ουσία δεν χορηγείται πλέον.
Αυτή η παλινδρόμηση βασίζεται στο γεγονός ότι τα ερυθροκύτταρα διασπώνται συνεχώς και πρόσφατα σχηματίζονται στο ανθρώπινο σώμα (περίπου δύο εκατομμύρια ανά δευτερόλεπτο) και τα δηλητηριασμένα ερυθροκύτταρα ανταλλάσσονται με αυτόν τον τρόπο. Στην περίπτωση σοβαρής δηλητηρίασης, η θεραπεία συνίσταται στη χορήγηση οξυγόνου και στην ενδοφλέβια χορήγηση διαλυμάτων με βαφές οξειδοαναγωγής όπως το μπλε του μεθυλενίου ή το μπλε της τολουιδίνης.
Σε πολύ σοβαρές περιπτώσεις, μπορεί επίσης να απαιτείται μετάγγιση αίματος. Ένα άλλο αντίδοτο είναι το ασκορβικό οξύ (βιταμίνη C). Οι ημερήσιες δόσεις βιταμίνης C είναι το φάρμακο επιλογής για κληρονομική μεθαιμοσφαιριναιμία. Αυτά δεν είναι θεραπεύσιμα, αλλά μπορούν να μετριαστούν μόνο.
Μπορείτε να βρείτε το φάρμακό σας εδώ
➔ Φάρμακα κατά της διαταραχής της συνείδησης και των προβλημάτων μνήμηςΠροοπτικές και προβλέψεις
Η πρόγνωση της μεθαιμοσφαιριναιμίας είναι συνήθως ευνοϊκή. Δεν χρειάζονται όλοι οι ασθενείς ιατρική περίθαλψη. Σε ορισμένες περιπτώσεις, η επούλωση γίνεται αυθόρμητα, επομένως δεν χρειάζεται περαιτέρω δράση. Εάν η ασθένεια μπορεί να εντοπιστεί στη χορήγηση φαρμάκων, μια αλλαγή στα συνταγογραφούμενα παρασκευάσματα μπορεί ήδη να συμβάλει στην ανάρρωση της μεθαιμοσφαιριναιμίας.
Ωστόσο, εάν υπάρχει γενετική ασθένεια, ο ενδιαφερόμενος θα χρειαστεί θεραπεία με φάρμακα κατά τη διάρκεια της ζωής του, ώστε η κατάστασή του να βελτιωθεί. Η θεραπεία βοηθά στη βελτιστοποίηση του ποσοστού της μεθεμοσφαιρίνης στο αίμα και στην κάλυψη των αναγκών του οργανισμού. Ο ασθενής πρέπει να περιμένει να συμμετάσχει σε μακροχρόνια θεραπεία που διαφορετικά τα συμπτώματα θα επανέλθουν μέσα σε λίγες εβδομάδες ή μήνες.
Χωρίς χρήση ιατρικής περίθαλψης, η ποιότητα ζωής των ατόμων που πάσχουν από γενετική ασθένεια περιορίζεται σε ολόκληρη τη διάρκεια ζωής. Σε αυτές τις περιπτώσεις η πρόγνωση επιδεινώνεται λόγω της δυσφορίας. Σε οξείες φάσεις ή σε περίπτωση σοβαρής νόσου, τελικά μόνο μετάγγιση αίματος μπορεί να ανακουφίσει τα συμπτώματα. Και εδώ, είναι πιθανό αυτό το μέτρο να πρέπει να χρησιμοποιηθεί αρκετές φορές κατά τη διάρκεια της ζωής ενός ατόμου, καθώς είναι μόνο μια προσωρινή βελτίωση της υγείας.
πρόληψη
Ενας Μεθαιμοσφαιριναιμία ουσιαστικά μπορεί να προληφθεί αποφεύγοντας να αντιμετωπίζουμε τοξικά σκανδάλη. Τα βρέφη που είναι ιδιαίτερα ευαίσθητα στη μεθαιμοσφαιριναιμία δεν πρέπει να καταναλώνουν τροφές με υψηλή περιεκτικότητα σε νιτρώδη άλατα.
Μετέπειτα φροντίδα
Η παρακολούθηση της μεθαιμοσφαιριναιμίας είναι παρόμοια με τα προληπτικά μέτρα. Άρα αφορά κυρίως τη θεραπεία της αιτιολογικής νόσου. Για να ελαχιστοποιηθεί ο κίνδυνος στα παιδιά, οι γονείς πρέπει να προσέχουν ότι η αναπνοή δεν περιορίζεται από μηχανικές επιδράσεις.
Γενικά, η παρακολούθηση παρακολούθησης βασίζεται στο κατά πόσον η ασθένεια είναι συγγενής και εάν προκαλείται από δηλητηρίαση. Συνιστάται στους ενήλικες άνω των 35 ετών να παρακολουθούν τακτικά check-up. Αυτές οι δοκιμές μπορούν να χρησιμοποιηθούν για την ανίχνευση αλλαγών και ανωμαλιών σε πρώιμο στάδιο, έτσι ώστε να μπορεί να ξεκινήσει ταχεία θεραπεία.
Μπορείτε να το κάνετε μόνοι σας
Στη μεθαιμοσφαιριναιμία, συνήθως αρκεί να αποφευχθεί η ουσία που προκαλεί. Οι ασθενείς που λαμβάνουν τακτικά φάρμακα πρέπει να αλλάζουν φάρμακα ή να μειώνουν τη δόση σε συνεννόηση με το γιατρό τους. Εάν τα τυπικά συμπτώματα προκύπτουν ως αποτέλεσμα της υπερβολικής κατάποσης αλάτι ή σπανάκι, ενδείκνυται επίσης μια επίσκεψη γιατρού.
Όσοι επηρεάζονται πρέπει επίσης να αλλάξουν τη διατροφή τους και να μιλήσουν με έναν διατροφολόγο εάν τα συμπτώματά τους επιμένουν. Τα μεμονωμένα συμπτώματα πρέπει να αντιμετωπίζονται ξεχωριστά. Ο ύπνος και τα ήπια ηρεμιστικά και τα παυσίπονα από τη φυσιοπάθεια βοηθούν στον πονοκέφαλο και την κούραση. Η ζάλη και η σύγχυση μπορούν συνήθως να ανακουφιστούν από την άσκηση στον καθαρό αέρα. Ανάλογα με την ένταση των συμπτωμάτων, ενδείκνυται επίσης η ανάπαυση στο κρεβάτι και η ανάπαυση.
Εάν προκύψουν επιπλοκές, η μεθαιμοσφαιριναιμία πρέπει σίγουρα να νοσηλευτεί. Η κατανάλωση επαρκούς διατροφής και η κατανάλωση πολλών υγρών είναι σημαντική πριν από τη θεραπεία για μεθαιμοσφαιριναιμία. Διαφορετικά, μπορεί να εμφανιστούν κυκλοφοριακό σοκ και συμπτώματα όπως πυρετός. Μετά τη θεραπεία, ο ασθενής πρέπει πρώτα να πάει στο κρεβάτι και να ξεκουραστεί. Ο υπεύθυνος γιατρός μπορεί να δώσει περαιτέρω συμβουλές για το πώς μπορούν να ξεπεραστούν καλύτερα τα συμπτώματα.



.jpg)