ο παροξυσμική νυκτερινή αιμοσφαιρίνη (PNH) είναι μια σπάνια και σοβαρή ασθένεια αιμοποιητικών κυττάρων που είναι γενετική, αλλά αποκτάται μόνο αργότερα στη ζωή. Δεδομένου ότι είναι μια σωματική μετάλλαξη, τα μικρόβια κύτταρα δεν επηρεάζονται. Εάν αφεθεί χωρίς θεραπεία, η ασθένεια μπορεί να είναι θανατηφόρα, κυρίως μέσω της ανάπτυξης πολλαπλών θρομβώσεων.
Τι είναι η παροξυσμική νυκτερινή αιμοσφαιρινουρία;

© blueringmedia - stock.adobe.com
ο παροξυσμική νυκτερινή αιμοσφαιρίνη είναι μια συχνά δύσκολη ασθένεια των κυττάρων που σχηματίζουν το αίμα. Χαρακτηρίζεται από αιμόλυση, σχηματισμό θρόμβου και μειωμένο σχηματισμό κυττάρων αίματος. Μπορεί να επηρεαστούν μεμονωμένα ή όλα τα κύτταρα της γραμμής του αίματος.
Ενώ όλοι οι ασθενείς με PNH εμφανίζουν τα συμπτώματα της αιμόλυσης, τα άλλα συμπτώματα είναι πολύ μεταβλητά. Θανατηφόρο έκβαση μπορεί να συμβεί σε περίπου 35 τοις εκατό των περιπτώσεων, η οποία προκαλείται κυρίως από τον μεγάλο αριθμό θρομβώσεων. Η συνεχής αιμόλυση οδηγεί σε χρόνια αναιμία, η οποία συνοδεύεται από σοβαρές καταστάσεις εξάντλησης.
Αν και η ασθένεια δεν μπορεί να θεραπευτεί, μπορεί να αντιμετωπιστεί καλά θεραπευτικά. Με συνεχή θεραπεία δια βίου, επιτυγχάνεται καλή ποιότητα ζωής με κανονικό προσδόκιμο ζωής. Η PNH έχει εκτιμώμενο επιπολασμό περίπου 16 ανά 1 εκατομμύριο πληθυσμό και ως εκ τούτου είναι μία από τις πολύ σπάνιες ασθένειες.
αιτίες
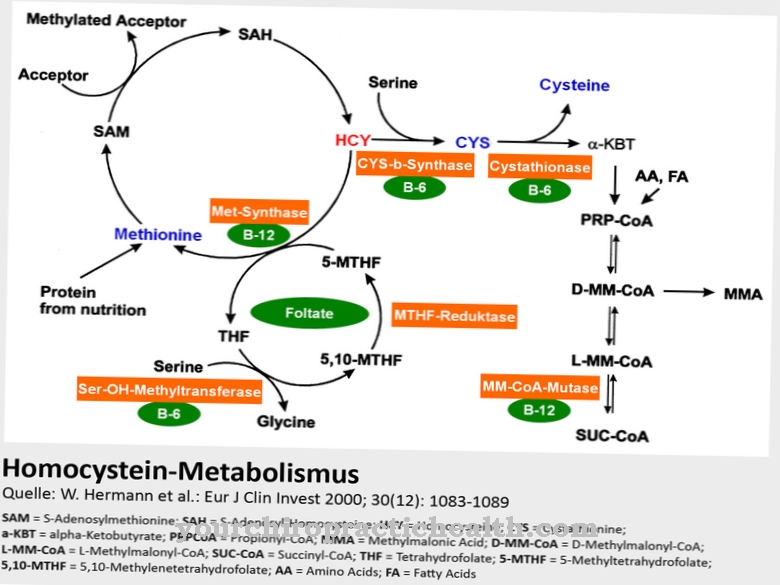
Η παροξυσμική νυκτερινή αιμοσφαιρίνη προκαλείται από σωματική μετάλλαξη του γονιδίου PIG-A. Αυτό το γονίδιο βρίσκεται στο χρωμόσωμα Χ και είναι υπεύθυνο για την κωδικοποίηση του ενζύμου Ν-ακετυλογλυκοζαμινυλτρανσφεράση. Η Ν-ακετυλογλυκοζαμινυλτρανσφεράση καταλύει τον σχηματισμό της λεγόμενης αγκύρωσης γλυκοζυλφωσφατιδυλοσινοτόλης (άγκυρα GPI), η οποία εξασφαλίζει ότι οι προστατευτικές πρωτεΐνες αγκυροβολούνται στην κυτταρική επιφάνεια των κυττάρων του αίματος.
Αυτές περιλαμβάνουν τις πρωτεΐνες CD55 και CD59. Με την αγκύρωσή τους στην κυτταρική μεμβράνη των κυττάρων που σχηματίζουν το αίμα, χρησιμεύουν για την προστασία τους από την επίθεση από το μέρος του ανοσοποιητικού συστήματος που είναι γνωστό ως σύστημα συμπληρώματος. Εάν δεν υπάρχουν αυτές οι πρωτεΐνες αγκύρωσης, καταστρέφονται τα βλαστικά κύτταρα και τα κύτταρα του αίματος
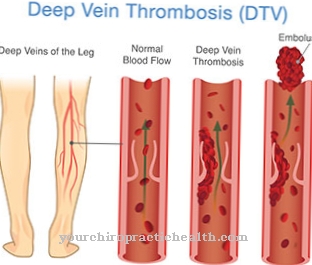
Εκτός από την αυξημένη αιμόλυση, λιγότερα κύτταρα αίματος σχηματίζονται επίσης. Υπάρχει έντονη χρόνια αναιμία. Ταυτόχρονα, θρομβώσεις συμβαίνουν σε πολλά μέρη του σώματος, κάτι που μπορεί να είναι επικίνδυνο. Το PNH είναι μια επίκτητη ασθένεια που εμφανίζεται για πρώτη φορά, ειδικά μεταξύ των ηλικιών 25 και 45 ετών.
Η υποκείμενη μετάλλαξη γονιδίων δεν υπήρχε από τη γέννηση. Προκύπτει από μια σωματική μετάλλαξη του γονιδίου PIG-A εντός των πολυδύναμων αιμοποιητικών βλαστικών κυττάρων. Διαφορετικά, δεν υπάρχουν περιπτώσεις PNH στην οικογένεια ή τους συγγενείς. Δεδομένου ότι τα μικρόβια κύτταρα δεν επηρεάζονται, αυτή η ασθένεια δεν μπορεί να μεταδοθεί στους απογόνους.
Συμπτώματα, ασθένειες και σημεία
Το κύριο σύμπτωμα της παροξυσμικής νυκτερινής αιμοσφαιρίνης είναι η χρόνια αιμόλυση. Λόγω της σωματικής μετάλλαξης, υπάρχουν τα λεγόμενα ψηφιδωτά. Υπάρχουν τόσο υγιή όσο και ελαττωματικά κύτταρα αίματος. Όλα τα μεταλλαγμένα αιμοσφαίρια έχουν χάσει την προστασία από το σύστημα συμπληρώματος λόγω της απουσίας αγκύρωσης και καταστρέφονται.
Τα άρρωστα ερυθροκύτταρα επηρεάζονται ιδιαίτερα. Ωστόσο, το πιο επικίνδυνο σύμπτωμα είναι η τάση για θρόμβωση τόσο στα φλεβικά όσο και στα αρτηριακά συστήματα. Αυτό συμβαίνει σε περίπου 50 τοις εκατό των ασθενών με PNH. Η θρόμβωση είναι επίσης υπεύθυνη για τους περισσότερους θανάτους, επηρεάζοντας το ένα τρίτο αυτών που έχουν προσβληθεί.
Άλλα συμπτώματα είναι σοβαρή εξάντληση (κόπωση), κοιλιακές κράμπες, πονοκέφαλος, διαταραχές κατάποσης, ναυτία, πόνος στο στήθος, πόνος στην πλάτη ή στυτική δυσλειτουργία. Ο πόνος προκαλείται από μικρούς θρόμβους. Μπορούν να είναι ήπια ή τόσο ισχυρά που τα οπιούχα πρέπει ακόμη και να χορηγούνται ως ανακουφιστικά.
Ο πόνος εξηγείται επίσης από την έλλειψη οξειδίου του αζώτου (ΝΟ), το οποίο συνδέεται με την απελευθερούμενη αιμοσφαιρίνη. Δεδομένου ότι το ΝΟ είναι υπεύθυνο για τη χαλάρωση των λείων μυών, η έλλειψη ΝΟ οδηγεί σε αυξημένα επίπεδα έντασης εκεί. Η σοβαρότητα της νόσου εξαρτάται επίσης από το πόσες γραμμές αίματος επηρεάζονται από τη μετάλλαξη. Εάν τα ανοσοκύτταρα του αίματος μεταλλάσσονται ταυτόχρονα, το ανοσοποιητικό σύστημα εξασθενεί επίσης σοβαρά.
Διάγνωση & πορεία της νόσου
Κατά τη διάγνωση, τα κύτταρα αίματος εξετάζονται για την παρουσία προστατευτικών πρωτεϊνών χρησιμοποιώντας κυτταρομετρία ροής. Αυτή η μέθοδος μπορεί να χρησιμοποιηθεί για τον εντοπισμό των κυττάρων που στερούνται προστασίας από το σύστημα συμπληρώματος. Μια σαφής διάγνωση γίνεται όταν τουλάχιστον δύο κυτταρικές σειρές όπως ερυθροκύτταρα ή κοκκιοκύτταρα δεν έχουν προστατευτικό παράγοντα.
Επιπλοκές
Στη χειρότερη περίπτωση, αυτή η ασθένεια μπορεί να οδηγήσει σε θάνατο του ενδιαφερόμενου. Κατά κανόνα, αυτό συμβαίνει μόνο όταν ο ενδιαφερόμενος πάσχει από πολλαπλές θρομβώσεις που δεν είχαν προληφθεί. Ο κίνδυνος εμφάνισης θρομβώσεων αυξάνεται σημαντικά στον ασθενή. Στις περισσότερες περιπτώσεις, αυτά είναι επίσης υπεύθυνα για το θάνατο του ασθενούς.
Εκείνοι που πάσχουν υποφέρουν από πόνο που εμφανίζεται σε διαφορετικά μέρη. Αυτό οδηγεί σε πόνο στο κεφάλι ή στο στομάχι. Σε πολλές περιπτώσεις, υπάρχει επίσης πόνος στο στήθος που μπορεί να εξαπλωθεί στην πλάτη. Οι άνδρες μπορούν επίσης να υποφέρουν από στυτική δυσλειτουργία λόγω της νόσου. Επιπλέον, υπάρχει μόνιμη ναυτία ή δυσκολία στην κατάποση. Σε πολλές περιπτώσεις, τα συνηθισμένα παυσίπονα δεν επαρκούν πλέον για την ανακούφιση του πόνου.
Η ποιότητα ζωής αυτών που προσβάλλονται μειώνεται σημαντικά από την ασθένεια. Η θεραπεία πραγματοποιείται χωρίς επιπλοκές. Με τη βοήθεια μεταγγίσεων αίματος ή μεταμόσχευσης βλαστικών κυττάρων, τα συμπτώματα μπορούν να μειωθούν. Ωστόσο, το προσδόκιμο ζωής του ασθενούς συνήθως μειώνεται λόγω ασθένειας.
Πότε πρέπει να πάτε στο γιατρό;
Αυτή η ασθένεια πρέπει πάντα να εξετάζεται και να αντιμετωπίζεται από γιατρό. Χωρίς θεραπεία, ο θάνατος εμφανίζεται συνήθως καθώς η ασθένεια οδηγεί στην ανάπτυξη θρόμβωσης. Εκείνοι που πάσχουν πάσχουν από διάφορες ασθένειες που δεν δείχνουν πάντα άμεσα στην ασθένεια. Μπορεί να εμφανιστεί πόνος στο κεφάλι ή στο στομάχι, ο οποίος συνοδεύεται από ναυτία ή πόνο στην πλάτη. Μια διαταραχή ισχύος μπορεί συχνά να υποδηλώνει αυτήν την ασθένεια. Εάν τα συμπτώματα επιμένουν και δεν εξαφανιστούν από μόνα τους, είναι σίγουρα απαραίτητη η επίσκεψη σε γιατρό.
Ο πόνος μπορεί επίσης να είναι τόσο ακραίος που το άτομο που επηρεάζεται μπορεί να χάσει τη συνείδησή του. Ένα εξασθενημένο ανοσοποιητικό σύστημα μπορεί επίσης να δείξει αυτήν την ασθένεια. Εάν έχετε συχνά κρυολογήματα ή άλλες λοιμώξεις, θα πρέπει επίσης να συμβουλευτείτε έναν γιατρό. Η πρώτη διάγνωση της νόσου μπορεί να γίνει από τον ιατρό. Ωστόσο, απαιτείται ειδικός για περαιτέρω θεραπείες. Το κατά πόσον η ασθένεια θα οδηγήσει σε μειωμένο προσδόκιμο ζωής γενικά δεν μπορεί να προβλεφθεί.
Θεραπεία & Θεραπεία
Δεν υπάρχει θεραπεία για το PNH. Ωστόσο, υπάρχουν μερικές υποστηρικτικές θεραπείες που μπορούν να βελτιώσουν την ποιότητα ζωής. Πρώτα απ 'όλα, λόγω της χρόνιας αναιμίας, είναι απαραίτητες τακτικές μεταγγίσεις αίματος ή μεταγγίσεις συμπυκνωμάτων ερυθρών αιμοσφαιρίων. Το φολικό οξύ ή η βιταμίνη Β12 συνιστώνται για την προώθηση του σχηματισμού αίματος.
Οι λοιμώξεις πρέπει να ανιχνεύονται νωρίς και να αντιμετωπίζονται με αντιβιοτικά επειδή μπορούν να προκαλέσουν αιμολυτικές κρίσεις. Η βραχυπρόθεσμη χρήση στεροειδών μπορεί να ανακουφίσει μια αιμολυτική κρίση. Ωστόσο, τα στεροειδή δεν πρέπει να χορηγούνται μόνιμα. Ο σοβαρός πόνος απαιτεί θεραπεία με ανακουφιστικά.
Εάν έχει συμβεί θρόμβωση, οι κουμαρίνες χορηγούνται μόνιμα ως αντιπηκτικό. Η μόνη πραγματική πιθανότητα θεραπείας της παροξυσμικής νυκτερινής αιμοσφαιρίνης είναι η μεταμόσχευση βλαστικών κυττάρων. Ωστόσο, σχετίζεται με σημαντικούς κινδύνους, έτσι ώστε αυτή η θεραπεία να μπορεί να εξεταστεί μόνο σε πολύ σοβαρές περιπτώσεις.
Έχουν γίνει καλές εμπειρίες με το φάρμακο eculizumab. Αυτά είναι γενετικά τροποποιημένα μονοκλωνικά αντισώματα που απενεργοποιούν τον παράγοντα συμπληρώματος C5 του συστήματος συμπληρώματος. Αυτό αποτρέπει την επίθεση στα μη προστατευμένα κύτταρα αίματος.
Προοπτικές και προβλέψεις
Στην παροξυσμική νυκτερινή αιμοσφαιρίνη, είναι δύσκολη η πρόγνωση. Η κλινική εικόνα αυτής της επίκτητης αιματολογικής νόσου μπορεί να είναι πολύ διαφορετική. Η πρόγνωση είναι πιο θετική για ήπιες μορφές. Σε περίπτωση σοβαρής βλάβης βλαστικών κυττάρων, η μεταμόσχευση βλαστικών κυττάρων είναι συχνά ο μόνος τρόπος παράτασης της ζωής. Δεδομένου ότι η ασθένεια βασίζεται σε μια γενετική μετάλλαξη στον μυελό των οστών, δεν υπάρχει θεραπεία για αυτήν.
Η παροξυσμική νυκτερινή αιμοσφαιρίνη μπορεί να αντιμετωπιστεί μόνο συμπτωματικά. Γίνεται διάκριση μεταξύ θεραπείας για συμπτωματικά και ασυμπτωματικά μαθήματα. Στους ασθενείς με ασυμπτωματική παροξυσμική νυκτερινή αιμοσφαιρίνη λαμβάνουν προφυλακτικά αντιπηκτικά φάρμακα. Σε συμπτωματικούς ασθενείς, η θεραπεία με ένα αντίσωμα που ονομάζεται eculizmab, σε συνδυασμό με άλλα υποστηρικτικά μέτρα, μπορεί να μειώσει τα συμπτώματα.
Η μεταμόσχευση μυελού των οστών είναι μια άλλη επιλογή θεραπείας. Ωστόσο, είναι γεμάτη με υψηλούς κινδύνους επειδή το ανοσοποιητικό σύστημα πρέπει να απενεργοποιηθεί πριν από τη μεταμόσχευση. Στο τέλος, η σοβαρότητα των βλαστικών κυττάρων αλλάζει καθορίζει πόσο καλή ή κακή είναι η πρόγνωση. Οι μισοί από αυτούς που έχουν προσβληθεί επιβιώνουν μόνο από τη διάγνωση έως 15 χρόνια.
Στο παρελθόν, η πρόγνωση της παροξυσμικής νυκτερινής αιμοσφαιρίνης ήταν χειρότερη από ό, τι σήμερα. Οι σύγχρονες μέθοδοι θεραπείας έχουν βελτιώσει σημαντικά την πρόγνωση για τον συμπτωματικό τύπο νόσου. Ωστόσο, δεν μπορεί να ονομαστεί καλό. Ο χρόνος επιβίωσης και η ποιότητα ζωής των πληγέντων είναι σήμερα καλύτεροι από ό, τι στο παρελθόν.
πρόληψη
Η πρόληψη της παροξυσμικής νυκτερινής αιμοσφαιρίνης δεν είναι δυνατή. Ωστόσο, τα άτομα που είναι ήδη άρρωστα πρέπει να προστατευθούν από λοιμώξεις, ώστε να μην προκαλέσουν αιμολυτική κρίση. Η μακροχρόνια θεραπεία με το eculizumab αποτρέπει τα συμπτώματα της PNH και επιτρέπει το φυσιολογικό προσδόκιμο ζωής.
Μετέπειτα φροντίδα
Δεδομένου ότι η παροξυσμική νυκτερινή αιμοσφαιρίνη είναι μια γενετική ασθένεια, δεν υπάρχουν επί του παρόντος αιτιώδεις επιλογές θεραπείας. Εάν οι πάσχοντες ασθενείς είναι ασυμπτωματικοί, πρέπει πρώτα να περιμένετε ή να αποφύγετε τη θεραπεία. Μόνο από του στόματος αντιπηκτική μπορεί να θεωρηθεί προφυλακτικά.
Οι παράμετροι πήξης πρέπει να παρακολουθούνται συνεχώς. Συνεπώς, η φροντίδα παρακολούθησης αναφέρεται στον έλεγχο και την παρακολούθηση υποστηρικτικών θεραπειών κατά των πολλαπλών συμπτωμάτων της νόσου. Η μακροχρόνια παρακολούθηση των τιμών του αίματος για το VitB12 και το φολικό οξύ ενδείκνυται προκειμένου να αποφευχθούν αλλαγές στα συστατικά του αίματος και τα συμπτώματα που προκύπτουν. Αυτές οι ανεπάρκειες στο VitB12 ή το φολικό οξύ μπορούν στη συνέχεια να αντικατασταθούν με φάρμακα.
Απαιτούνται τακτικές μετρήσεις αίματος για την ανίχνευση λοιμώξεων σε πρώιμο στάδιο. Εάν χορηγούνται γλυκοκορτικοειδή, θα πρέπει να λαμβάνονται πολλαπλά μέτρα παρακολούθησης της θεραπείας. Δεδομένου ότι η μακροχρόνια χρήση κορτιζόνης μπορεί να οδηγήσει σε αφαλάτωση των οστών, αυτό προάγει την ανάπτυξη της οστεοπόρωσης. Το ασβέστιο και το VitD πρέπει να χορηγούνται προφυλακτικά.
Δεδομένου ότι τα επίπεδα σακχάρου στο αίμα και η αύξηση της αρτηριακής πίεσης μπορούν επίσης να συμβούν κατά τη διάρκεια της θεραπείας, αυτές οι παράμετροι ελέγχονται επίσης τακτικά. Εάν χρησιμοποιείται θεραπεία με αντιπηκτική από του στόματος, θα ελέγχονται οι κανονικές παράμετροι πήξης. Κατά τη λήψη κουμαρίνης, είναι σημαντικό να προσέχετε τις φαρμακοκινητικές αλληλεπιδράσεις με άλλα φάρμακα. Ακόμη και με τη θεραπεία με μονοκλωνικά αντισώματα, η εμφάνιση ανεπιθύμητων ενεργειών πρέπει πάντα να παρατηρείται προκειμένου να παρέμβει ιατρικά εάν είναι απαραίτητο.
Μπορείτε να το κάνετε μόνοι σας
Δεδομένου ότι η ασθένεια βασίζεται σε γενετικό ελάττωμα, οι συγγενείς ενός ασθενούς πρέπει να ξεκινήσουν τον έλεγχο των γενετικών προδιάθεσών τους ανεξάρτητα και ανεξάρτητα.
Επειδή η θρόμβωση είναι πιο πιθανό να συμβεί εάν οι άνθρωποι παραμείνουν σε άκαμπτη στάση για πολύ καιρό, πρέπει να ελεγχθεί το μυοσκελετικό σύστημα. Αποφύγετε να στέκεστε, να κάτσετε ή να καθίσετε για μεγάλα χρονικά διαστήματα. Επιπλέον, το κυκλοφορικό σύστημα πρέπει να υποστηρίζεται στην καθημερινή ζωή μέσω διαφόρων ασκήσεων χαλάρωσης. Με αυτόν τον τρόπο, μπορεί να αποφευχθεί η κυκλοφοριακή συμφόρηση και τα αγγεία του οργανισμού να μην τσιμπήσουν.
Μην καταναλώνετε επιβλαβείς ουσίες όπως νικοτίνη ή φάρμακα που έχουν παρενέργειες στο σύστημα αίματος. Σε περίπτωση υπάρχουσας ασθένειας, τα παρασκευάσματα που λαμβάνονται πρέπει να ελέγχονται για τους κινδύνους τους και να πραγματοποιείται διαβούλευση με τον θεράποντα ιατρό. Σε ορισμένες περιπτώσεις απαιτείται αλλαγή στο σχέδιο θεραπείας. Σε περίπτωση εξάντλησης, κόπωσης ή αυξημένης ανάγκης για ύπνο, ο ενδιαφερόμενος πρέπει να αντιδράσει επαρκώς στα σήματα του σώματός του. Ο οργανισμός δεν πρέπει να είναι υπερβολικά αγχωμένος, καθώς απειλούν τα επακόλουθα ή οι επιπλοκές.
Αλλαγές στο αίσθημα της υγείας ή αύξηση των συμπτωμάτων θα πρέπει να συζητηθούν αμέσως με έναν γιατρό. Η παροξυσμική νυκτερινή αιμοσφαιρίνη, εάν αφεθεί χωρίς θεραπεία, μπορεί να οδηγήσει σε απειλητική για τη ζωή κατάσταση. Επομένως, εάν τα μέτρα αυτοβοήθειας δεν είναι αρκετά αποτελεσματικά, είναι απαραίτητη η διαβούλευση με έναν γιατρό.


.jpg)
.jpg)
.jpg)